La gestione domiciliare del paziente disfagico

La disfagia è un problema molto diffuso essendo legato a diverse patologie che possono alterare la deglutizione ed è in costante aumento sia come incidenza che come prevalenza, principalmente a causa dell’invecchiamento della popolazione.
Fatta eccezione per le situazioni cliniche trattabili e reversibili, nella maggior parte dei casi, la disfagia costituisce un problema cronico che deve essere gestito a lungo termine sul territorio (a domicilio o in strutture residenziali), con notevole impegno di risorse, sia economiche che assistenziali.
Scopo di questa trattazione è quello di delineare le figure professionali e socio-assistenziali coinvolte nel processo di cura ed assistenza del paziente disfagico a livello territoriale, definendone compiti ed attività, e l’organizzazione dell’assistenza a domicilio, ai fini di una ottimizzazione delle risorse, del miglioramento della qualità dell’assistenza e della prevenzione delle complicanze e dei ricoveri ospedalieri.
Indice
- Introduzione
- Gestione multidisciplinare
- Il programma nutrizionale
- Il monitoraggio nutrizionale
- Prevenzione delle infezioni polmonari da aspirazione
- Conclusioni
- Bibliografia
Introduzione
La disfagia è un problema molto diffuso essendo legato a diverse patologie che possono alterare la deglutizione ed è in costante aumento sia come incidenza che come prevalenza, principalmente a causa dell’invecchiamento della popolazione. Fatta eccezione per le situazioni cliniche trattabili e reversibili, nella maggior parte dei casi la disfagia costituisce un problema cronico che deve essere gestito a lungo termine sul territorio (a domicilio o in strutture residenziali), con notevole impegno di risorse, sia economiche che assistenziali.
E’ ampiamente riportato che la gestione del paziente disfagico richiede un’attività multidisciplinare che, a livello territoriale, si arricchisce di ulteriori figure professionali fino al coinvolgimento del paziente, dei familiari e di eventuali caregivers.
A livello internazionale sono state sviluppate numerose linee guida da parte di più associazioni e società scientifiche ma le modalità gestionali vanno adattate ai vari sistemi socio-sanitari e alle figure professionali disponibili.
In Italia, sono disponibili alcuni PDTA (Percorsi Diagnostico Terapeutici Assistenziali) sviluppati da singole Regioni o Aziende Sanitarie, in cui è previsto l’intero iter gestionale, utili come modelli organizzativi per altre realtà che non si sono dotate di tali strumenti.
Scopo di questa trattazione è quello di delineare le figure professionali e socio-assistenziali coinvolte nel processo di cura ed assistenza del paziente disfagico a livello territoriale, definendone compiti ed attività, e l’organizzazione dell’assistenza a domicilio, ai fini di una ottimizzazione delle risorse, del miglioramento della qualità dell’assistenza e della prevenzione delle complicanze e dei ricoveri ospedalieri.
Gestione multidisciplinare
Tra i professionisti della salute che operano nel territorio (vedi tabella 1), il Medico di Medicina Generale (MMG) è la figura assistenziale di riferimento di ogni singolo paziente e responsabile dei processi di cura. Secondo l’Accordo Collettivo Nazionale che regola i rapporti con il Sistema Sanitario Nazionale (SSN), al MMG spetta il compito di attivare l’assistenza domiciliare e regolare la gestione multidisciplinare del paziente.
In riferimento al paziente disfagico, a domicilio e/o nella struttura residenziale, il MMG dovrebbe essere formato sulla disfagia e la nutrizione artificiale, riconoscere precocemente il paziente con disfagia ed effettuare il test di screening con invio alla valutazione deglutologica del paziente positivo al test, effettuare il controllo clinico periodico del paziente disfagico con valutazione dello stato nutrizionale, da registrare in cartella clinica, la revisione e il controllo della terapia, la verifica dell’attività del care-giver, la prevenzione ed il trattamento delle infezioni polmonari da aspirazione, la richiesta di consulenza specialistica secondo necessità e/o quando previsto da piani assistenziali specifici.
La visita deglutologica viene effettuata da uno Specialista in Foniatria, da un Medico con Master universitario in Deglutologia e da uno Specialista in Otorinolaringoiatria, abili ad effettuare una valutazione fibroendoscopica transnasale della deglutizione (FESS). E’ necessaria un valutazione deglutologica nel paziente positivo al test di screening per la disfagia. Il medico deglutologo effettua la valutazione clinico-strumentale, il programma di trattamento (medico-chirurgico-riabilitativo), fornisce l’indicazione del tipo di nutrizione e, per la nutrizione orale, della consistenza dei liquidi e degli alimenti, stabilisce ed effettua i controlli periodici.
Dovrebbe essere garantito a livello territoriale, per i pazienti difficilmente trasportabili, l’accesso del Medico Specialista in Nutrizione per l’inquadramento clinico e la valutazione dello stato nutrizionale, la definizione dei fabbisogni nutrizionali, la formulazione del piano terapeutico nutrizionale in riferimento alla via di nutrizione stabilita, con eventuale prescrizione di prodotti per l’alimentazione orale e per la nutrizione artificiale, la valutazione dell’intervento di altri professionisti, i controlli periodici.
Può essere necessario l’accesso del Medico Fisiatra per una valutazione clinica (stato cognitivo, motorio e sensitivo), valutazione della gravità della disfagia in raccordo con medico deglutologo e nutrizionista, redigere un programma riabilitativo con eventuale attivazione di logopedista e/o fisioterapista, prescrizione di ausili per la postura e l’alimentazione.
Al Logopedista compete la valutazione clinica standardizzata (“bedside assessment”), l’esame clinico della deglutizione, il fornire le tecniche di compenso (posture e tecniche deglutitorie) e di trattamento delle strutture buccali (esercizi per la deglutizione), counseling alimentare insieme al Dietista.
L’Infermiere del Servizio di Assistenza Domiciliare, opportunamente formato sulla disfagia e l’alimentazione artificiale, nella cura del paziente disfagico, rileva i parametri vitali, il bilancio idrico ed il peso corporeo (e/o i dati antropometrici), verifica la corretta applicazione del piano terapeutico nutrizionale e della somministrazione dei farmaci, controlla e rinforza le istruzione per l’igiene del cavo orale, verifica lo stato di eventuali sonde nutrizionali.
Tabella 1. Compiti e attività dei professionisti coinvolti nella gestione domiciliare del paziente disfagico.
Medico di Medicina Generale
|
Medico Fisiatra
|
Medico Deglutologo
|
Logopedista
|
Medico Nutrizionista
|
Infermiere
|
II programma nutrizionale
E’ necessario che nella cartella clinica domiciliare sia disponibile il referto del Medico Specialista in Nutrizione contenente la valutazione clinica e dello stato nutrizionale, l’obiettivo ed il programma nutrizionale, il programma di monitoraggio. Ai pazienti ed ai caregiver vanno fornite opportune e dettagliate istruzioni in riferimento allo schema dietetico contenente il tipo di alimenti, la loro consistenza, l’organizzazione dei pasti ed all’utilizzo di eventuali supplementi nutrizionali o prodotti addensanti e/o sostitutivi dell’acqua.
Il MMG dovrebbe avere a disposizione nella propria cartella clinica informatizzata il suddetto referto e schema dietetico.
Il monitoraggio nutrizionale
Il PDTA della Regione Piemonte prevede un dettagliato programma di monitoraggio nutrizionale del paziente disfagico allo scopo di valutare ed adeguare la terapia nutrizionale e prevenire le complicanze, che può essere preso come modello.
Nel paziente in nutrizione per via orale è prevista un controllo a 20-40 giorni dalla prima visita, con un controllo a breve termine (30-90 giorni) nel paziente non stabilizzato per condizione di malnutrizione o scarso adattamento alla dieta modificata. Nei pazienti stabili il controllo a lungo termine avviene mediamente ogni 6 mesi.
Anche nel paziente in nutrizione enterale domiciliare (NED) è previsto un controllo a breve termine (30 giorni), solitamente a domicilio per la difficoltà di trasporto di questi pazienti, e successivamente ogni 2-3 mesi.
In tabella 2 è riportato quanto previsto dalla visita di monitoraggio del paziente in NED, valido anche in caso di nutrizione per via orale, fatta eccezione per alcuni punti specifici della NED.
Tabella 2. Attività previste nella visita nutrizionale di monitoraggio del paziente in nutrizione enterale domiciliare
(PDTA Regione Piemonte)
|
Prevenzione delle infezioni polmonari da aspirazione
E’ noto che la disfagia predispone alla aspirazione di materiale orofaringeo o che refluisce dallo stomaco, con conseguente infezione polmonare “ab-ingestis”, ma in letteratura non è chiaro il ruolo di molti fattori come il volume, la frequenza e il tipo di aspirato. Oltretutto la letteratura non stabilisce un chiaro rapporto causale tra aspirazione e infezione polmonare. Secondo alcuni autori (Son YG, 2017) la polmonite da aspirazione dipenderebbe da un inoculo infetto, da macroaspirazione e da insorgenza acuta. In uno studio di Feinberg MJ del 1996 non è stata trovata un chiara correlazione tra aspirazione di liquidi prandiali e infezione polmonare, ed è interessante notare che la più elevata incidenza di polmoniti si è avuta nei soggetti in nutrizione enterale. E’ verosimile che i soggetti in nutrizione enterale siano più fragili, ma è da tenere in considerazione che il passaggio dalla nutrizione orale a quella enterale non comporta l’eliminazione del problema aspirazione.
E‘ riportato che la disfagia, da sola, è insufficiente a causare infezioni polmonari ed allora è necessario, ai fini preventivi, agire sui fattori di rischio per l’aspirazione come l’igiene del cavo orale, la maldentizione, le comorbidità, la pluriterapia. Restano comunque a forte rischio i pazienti con stato mentale alterato, in nutrizione enterale, con malattie digestive.
Nella gestione domiciliare del paziente disfagico è strategico che vengano fornite a pazienti, familiari e caregivers, e verificate nel tempo, le istruzioni relative all’igiene del cavo orale, a causa dell’elevata colonizzazione batterica che si ha nel cavo orale del paziente disfagico, anche in caso di adentulia, e questo costituisce uno dei principali fattori di rischio per le infezioni polmonari da aspirazione.
Il coordinamento dell’assistenza territoriale
Nell’ambito del Sistema Sanitario Nazionale l’assistenza territoriale viene fornita a livello distrettuale. Nel Distretto opera il Servizio di Assistenza Domiciliare che coordina tutte le attività assistenziali al domicilio del paziente (vedi figura 1). Come detto, l’attivazione della Assistenza Domiciliare (AD) è compito del MMG che ha in carico il paziente, e che si prende cura della gestione olistica delle sue problematiche. Il Servizio AD si rapporta con l’ospedale e le strutture territoriali, coordina l’attività delle varie figure professionali, fornisce i presidi, gli ausili ed i prodotti nutrizionali.
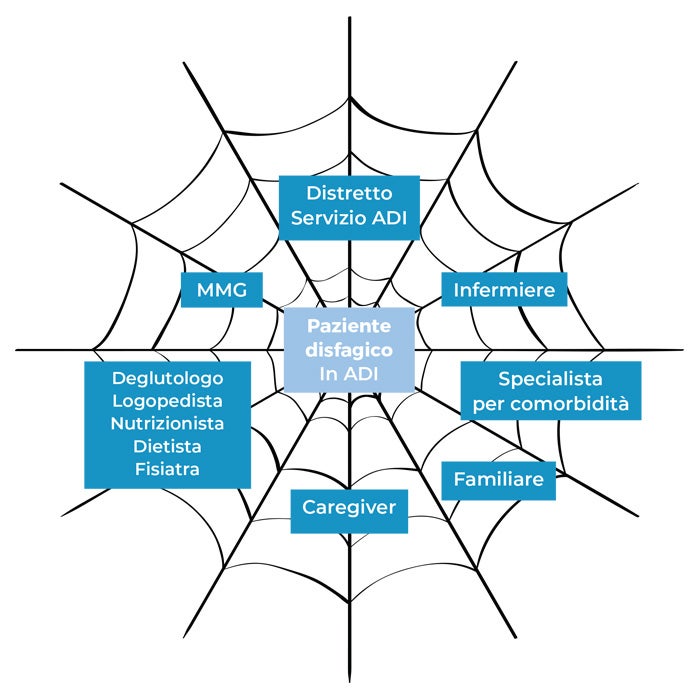
Figura 1. La rete di assistenza territoriale del paziente disfagico.
Conclusioni
Il progressivo invecchiamento della popolazione dei paesi occidentali renderà sempre più rilevante il problema della disfagia orofaringea la cui insorgenza, è stato calcolato, fa aumentare del 40% i costi di cura delle persone che ne diventano affette. Nel futuro saranno sempre più richiesti esperti della disfagia per la crescente valutazione e gestione dei pazienti con disturbi della deglutizione. Non è pensabile organizzare un percorso diagnostico-terapeutico-assistenziale senza un intervento multidisciplinare con il coinvolgimento attivo dei professionisti che operano nel territorio, nel contesto di un trend assistenziale sempre più orientato a livello domiciliare. Probabilmente cambieranno anche gli scenari futuri di consulto medico con il diffondersi della telemedicina, della strumentazione diagnostica facilmente trasportabile, con lo scambio telematico delle informazioni.
E’ necessario comunque un programma formativo a tutti i livelli, per colmare l’attuale carenza di conoscenze relative alla disfagia ed agli aspetti nutrizionali. Vista la disomogenea organizzazione assistenziale nelle varie regioni italiane, si rende necessaria la formulazione di linee guida nazionali sulla gestione della disfagia, da tradurre poi nella rete assistenziale regionale. Tutto questo richiederà la destinazione di opportune risorse finanziarie per colmare le attuali carenze professionali-amministrative. Come regola generale, una assistenza di qualità richiede programmazione e risorse, ma inevitabilmente poi produce frutti in termini di costo-efficacia e la gestione del problema disfagia rientra in questa regola.
Bibliografia
- Surveillance report 2017 – Nutrition support for adults: oral nutrition support, enteral tube feeding and parenteral nutrition (2006) NICE guideline CG32 - Appendix A. London: National Institute for Health and Care Excellence (UK); 2017 Jul. (PubMed)
- Federazione Logopedisti Italiani (FLI). Linee guida sulla gestione del paziente disfagico adulto in foniatria e logopedia. Consensus Conference, Torino 29 gennaio 2007.
- Lo WL, Leu HB, Yang MC et al. Dysphagia and risk of aspiration pneumonia: A nonrandomized, pair-matched cohort study. Journal of Dental Sciences 2019; 14,3;241-247. (PubMed)
- McGinnis CM, Homan K, Solomon M et al. Dysphagia: Interprofessional Management, Impact, and Patient-Centered Care. Nutrition in Clinical Practice 2019;34-1;80–95. (PubMed)
- Regione Piemonte, Agenzia Regionale per i Servizi Sanitari. Percorso diagnostico terapeutico assistenziale della disfagia. 2013 (Full text)
- Servizio Sanitario Regionale Emilia Romagna, AUSL Parma, Direzione Attività Socio-Sanitarie. Raccomandazioni sulla valutazione e gestione della disfagia nei Servizi Socio-Sanitari. 17 luglio 2017.
-
-
Relatori
 Dottor Enzo Ubaldi
Medico di Medicina Generale, Specialista in Gastroenterologia e Scienza dell’Alimentazione.
Dottor Enzo Ubaldi
Medico di Medicina Generale, Specialista in Gastroenterologia e Scienza dell’Alimentazione.

