
Disfagia
Disfagia

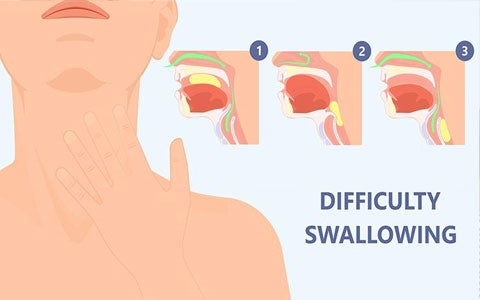
La gestione nutrizionale dei pazienti con disfagia (difficoltà nella deglutizione) rappresenta una sfida clinica complessa, perché richiede una gestione multidisciplinare e una particolare attenzione ad esigenze specifiche, come nel caso di pazienti disidratati e che soffrono di costipazione.
Disfagia
Con l’avanzare dell’età, la percentuale d’acqua presente nel nostro organismo può ridursi progressivamente, aumentando il rischio di disidratazione.1
Disfagia

Il ThickenUp Protein Shake, addensante in bustine monodose a base di gomma di Xanthan e arricchito di Whey protein, è stato oggetto di uno studio Trasversale che ne valuta l’accettabilità ed il gradimento da parte di pazienti con malattie Neuromuscolari e Disfagia. In questi pazienti spesso è AUMENTANO IL FABBISOGNO PROTEICO QUOTIDIANO, che può risultare difficile da soddisfare, innescando meccanismi che peggiorano la malnutrizione e la stessa disfagia. I PAZIENTI CHE HANNO ASSUNTO THICKENUP PROTEIN SHAKE HANNO MOSTRATO ELEVATI LIVELLI DI SODDISFAZIONE E ACCETTAZIONE, continuando ad assumere il prodotto anche nei mesi successivi. CIO’ RAPPRESENTA UNA SOLUZIONE INNOVATIVA PER AIUTARE I PAZIENTI CON MALATTIE NEUROMUSCOLARI (NMD) E DISFAGIA (OD) A SODDISFARE IL LORO FABBISOGNO PROTEICO QUOTIDIANO. E’ possibile consultare l’articolo completo qui https://doi.org/10.3390/gidisord7020034
Disfagia

Nei giorni 27-29 marzo si è svolto a Bari il congresso Spring a cui hanno partecipato dietologi, dietisti, logopedisti, gastroenterologi e altre specialità del settore della nutrizione clinica.
Disfagia

Abbiamo realizzato, in collaborazione con una logopedista e una nutrizionista, un menù appositamente studiato per offrire una varietà di piatti nutrienti, facili da preparare e che rispettano le giuste consistenze per i tuoi pazienti con disfagia. L’obiettivo è quello di offrire un valido supporto a pazienti e caregiver, semplificando la pianificazione dei pasti e garantendo al contempo un'alimentazione equilibrata, sana e sicura, anche con Disfagia.
Disfagia

Il 25 e 26 ottobre 2024 si è svolto a Milano il Corso di Aggiornamento SID dedicato alla Disfagia dal titolo: "La Gestione del pasto nella persona con Disfagia".
Disfagia

La Disfagia resta tra le condizioni più sotto diagnosticate e sotto trattate al mondo. Circa il 65% dei pazienti con Disfagia non riceve corretta diagnosi e trattamento. Lo screening precoce per i pazienti a rischio Disfagia, che manifestano i primi sintomi di difficoltà a deglutire è possibile attraverso il Test EAT-10. Un questionario, validato scientificamente, che permette al clinico di individuare in maniera tempestiva e precoce i pazienti a rischio disfagia ed indirizzarli al corretto iter diagnostico. Questa brochure vuole fornire un supporto pratico per il clinico, dallo screening precoce dei pazienti con Disfagia al test EAT-10 fino al percorso che porta alla diagnosi. Completa la brochure una serie di consigli utili, relativi ai casi più frequenti da gestire nella pratica clinica. Nestlé Health Science offre una gamma completa di soluzioni pensate appositamente per la gestione dei pazienti con disfagia in ogni momento della giornata, dalla nutrizione all’idratazione, da soluzioni addensanti a prodotti pronti all’uso come le acque gelificate o i pasti pronti.
Disfagia

"Ricettario: Ricette gustose, a consistenza modificata" è il nuovo ricettario Nestlé Health Science per supportare i professionisti della salute nella gestione dei pazienti con DISFAGIA. Il ricettario si compone di tante nuove ricette, dalle zuppe ai primi piatti, dai secondi al dolce con l’obiettivo di garantire un’alimentazione completa, sicura bilanciata e gustosa ai pazienti disfagici.
Disfagia

Molti pazienti a cui è stata diagnosticata la Disfagia riscontrano molteplici difficoltà legate alla corretta assunzione dei farmaci. Molti sono i dubbi relativi a quale sia la via di somministrazione adatta, a quali farmaci possono essere o non frantumabili e a come facilitare il processo di deglutizione delle forme farmaceutiche solide. I professionisti della salute hanno un ruolo fondamentale nel supportare i pazienti nel loro percorso di conoscenza e gestione della Disfagia, fornendo indicazioni e consigli utili che possono migliorare la qualità di vita del paziente indirizzandoli al corretto approccio terapeutico. Nestlé Health Science vuole fornire una guida pratica volta ad offrire pratici consigli ai professionisti della salute sulla gestione della corretta somministrazione dei farmaci nei pazienti con DISFAGIA. Nello specifico scaricando la guida è possibile approfondire l’iter per la corretta somministrazione dei farmaci in caso di DISFAGIA, quali forme farmaceutiche non è possibile manipolare e come vanno trattate le forme farmaceutiche frantumabili. Vogliamo fornire risorse di valore che possano essere di aiuto e supporto per i professionisti della salute, nella gestione dei pazienti affetti da DISFAGIA.
Disfagia

Molti pazienti a cui è stata diagnosticata la Disfagia riscontrano molteplici difficoltà legate alla corretta e sufficiente idratazione. Questo accade poiché spesso non sono note le soluzioni esistenti che gli consentono di continuare ad idratarsi in sicurezza, anche in caso di disfagia. I professionisti della salute hanno un ruolo fondamentale nel supportare i pazienti nel loro percorso di conoscenza e gestione della Disfagia, fornendo indicazioni e consigli utili che possono migliorare la qualità di vita del paziente. La nuova guida Nestlé Health Science è pensata per offrire pratici consigli ai professionisti della salute sulla gestione della corretta idratazione nei pazienti con DISFAGIA, cercando di ridurre il rischio di disidratazione. Nello specifico scorrendo la guida è possibile approfondire alcuni temi come: assicurare un’idratazione in sicurezza, valutare il ruolo e l’uso degli addensanti per i liquidi e modificarne la consistenza. Sarà possibile, inoltre, approfondire la lettura della scala IDDSI e scoprire ricette di bevande addensate da consigliare ai pazienti. Vogliamo fornire risorse di valore che possano essere di aiuto e supporto per i professionisti della salute, nella cura dei pazienti affetti da DISFAGIA.
Disfagia

La gestione della dieta per os domiciliare deve garantire una nutrizione adeguata ai fabbisogni e svolgersi anche in completa sicurezza.
Disfagia
Quali sono i “campanelli d’allarme” della disfagia e i sintomi a cui prestare attenzione durante l’esame obiettivo.
Disfagia
L'aspirazione di cibi o liquidi nelle vie aeree superiori è uno dei principali rischi della disfagia.
Disfagia

La disfagia nelle demenze è dovuta alla perdita delle funzioni cognitive con conseguente incapacità di nutrizione autonoma e alla perdita dello schema motorio necessario a una corretta deglutizione. Da studi recenti si stima che vari livelli di disfagia si riscontrano nel 30% delle demenze, ma questa percentuale sale al 75-84% nei pazienti con malattia di Alzheimer. In questi pazienti, in particolare, la mortalità conseguente alle complicazioni della disfagia (es. polmonite) rappresenta il 70% delle cause di morte. Nel seguente articolo del Dottor Spadola Bisetti, viene inquadrato il problema della disfagia nelle demenze e nella malattia di Alzheimer, con delineati i test e il percorso di valutazione per una precoce diagnosi.
Disfagia

La disfagia si manifesta in 4 livelli di gravità, per ognuno dei quali è indicata una dieta specifica. In questi opuscoli il tuo paziente troverà molte informazioni utili e un menù completo per ogni livello della malattia, con ricette e consigli di preparazione.
Disfagia

Distinguere il tipo di disfagia, conoscerne i sintomi e le cause, valutarne il rischio attraverso esami obiettivi, sono passaggi fondamentali per una diagnosi precoce di questa condizione clinica, al fine di contenerne le possibili complicanze. La disfagia ha un elevato impatto sociale, sanitario ed economico. Una gestione inadeguata del paziente disfagico porta a gravi conseguenze, come malnutrizione, disidratazione, polmoniti, declino funzionale, ecc. Nella seguente presentazione, il Dottor Ubaldi spiega quando sospettare la disfagia, come svolgere l’esame obiettivo e verso quale iter diagnostico e gestionale indirizzare il paziente a rischio disfagia. Tra i temi trattati: come distinguere le forme di disfagia, i sintomi da non confondere, le principali cause, ecc. Questi i temi trattati: Definizione di disfagia L’importanza della diagnosi precoce Come distinguere le due forme di disfagia I sintomi da non confondere con disfagia Principali cause della disfagia orofaringea Farmaci che possono causare disfagia Quando sospettare la disfagia L’esame obiettivo Valutazione del rischio disfagia L’iter diagnostico del paziente a rischio Valutazione dello stato nutrizionale e rischio “fragilità” Iter gestionale iniziale in caso di sospetta disfagia
Disfagia

Un’adeguata gestione della disfagia riduce il rischio di complicanze: le Linee Guida FLI sono destinate a chiunque assista i pazienti disfagici adulti.
Disfagia
Il Dott. Spadola, Specialista in Foniatria, Audiologia ed Otorinolaringoiatria, spiega che la valutazione specialistica deglutologica può avvalersi di diversi esami strumentali. La videoregistrazione dell’immagine fluoroscopica, la scintigrafia oro-faringea, l’elettromiografia della deglutizione, la manometria e la pHmetria esofagea, l’ultrasonografia del collo, sono tutti esami strumentali utilizzati per valutare la disfagia, ma quelli ritenuti più utili secondo tutte le linee guida in tema di disfagia sono la videofluorografia digitale (VFG) e lo studio fibroendoscopico della deglutizione (FEES: Fiberoptic Endoscopic Evaluation of Swallowing).
Disfagia
Slide kit interattivo - Caratteristiche, punteggi e interpretazione di test e questionari di cui si avvale il logopedista per la valutazione periodica del paziente disfagico. È fondamentale identificare precocemente i pazienti a rischio disfagia per evitare complicanze nutrizionali e respiratorie che, a lungo andare, potrebbero diventare anche molto gravi. La valutazione delle difficoltà di deglutizione richiede il lavoro di un di un team multidisciplinare di professionisti, tra cui il logopedista è la figura chiamata in causa a seguire il paziente fin dalla sua iniziale presa in cura. Nel seguente slide kit interattivo, in esclusiva per gli Operatori Sanitari, vengono esaminati in dettaglio tutti i principali test che il logopedista somministra periodicamente al paziente per valutare l’andamento della disfagia e l’efficacia dei trattamenti nutrizionali adottati.
Disfagia
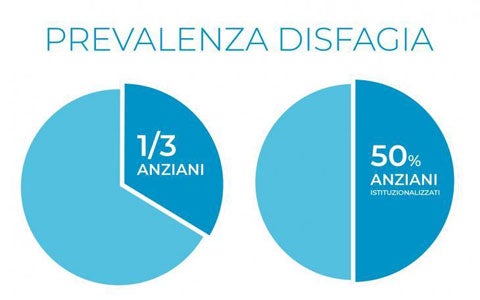
Si stima che la disfagia orofaringea colpisca circa il 13% della popolazione dopo i 65 anni d’età e che 1 persona su 17 ne soffra prima o poi nel corso della vita.
Disfagia
Slide kit interattivo - Screening precoce e counseling nutrizionali riducono i rischi di malnutrizione e disidratazione nel paziente disfagico grazie a indicazioni di consistenze, posture e supplementi personalizzati. È frequente il riscontro di disfagia nei pazienti colpiti da ictus o dopo un intervento chirurgico o terapia intensiva. Il riconoscimento precoce delle difficoltà deglutitorie è fondamentale per evitare rischi come: polmoniti ab ingestis, malnutrizione e disidratazione. L’iter diagnostico terapeutico parte da un’accurata raccolta dell’anamnesi e dall’esame obiettivo e il logopedista è coinvolto in tutte le fasi di presa in carico del paziente disfagico. Il trattamento riabilitativo, in particolare, è mirato a ristabilire la deglutizione funzionale tramite il ricorso ad apposite tecniche rieducative e strategie compensatorie. Infine, il counseling nutrizionale permette di supportare e monitorare la nutrizione del soggetto con disfagia, nonché i suoi caregiver, permettendo il mantenimento o il recupero del peso e della forza muscolare utilizzando un’opportuna e personalizzata supplementazione nutrizionale e pasti a consistenza modificata. Scopri nel seguente slide kit interattivo tutti i passaggi più strategici.
Disfagia

Nelle malattie croniche con degenerazioni neurologiche progressive la disfagia può esordire in diversi momenti per poi evolvere anch’essa cronicamente e richiedere un'adeguata terapia nutrizionale orale e/o artificiale. Le patologie neurologiche, come la malattia di Parkinson e le varie forme di demenze, sono caratterizzate da un deterioramento progressivo cronico delle funzioni neuro-motorie e/o cognitive che porta sempre a diversi gradi di disfagia. Tra le complicanze nutrizionali tipiche in questi pazienti, che vanno costantemente monitorate sia al momento della diagnosi sia durante i successivi controlli trimestrali, vi sono la malnutrizione e la disidratazione. Successivamente alla fase di screening, per garantire la sopravvivenza abbinata alla migliore qualità di vita, è necessario pianificare l’opportuna strategia di supplementazione orale o se e quando ricorrere alla nutrizione enterale. Nella seguente presentazione il dottor Sergio Riso, specialista in Scienza dell’Alimentazione e Dietetica all’AOU «Maggiore della Carità» di Novara, descrive tutte le fasi necessarie per l’identificazione e il trattamento delle problematiche nutrizionali nelle disfagie cronico-progressive.
Disfagia

Un scheda da dare al paziente per ricordare i principali segnali che, se si presentano spesso durante o subito dopo i pasti, indicano quando è il caso di rivolgersi al medico.
Disfagia
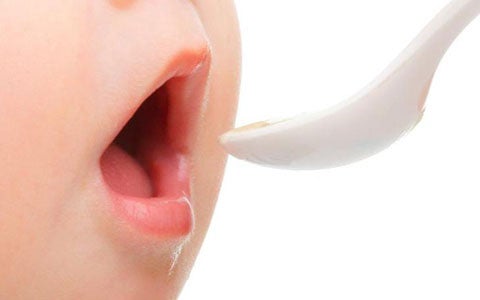
La disfagia in età pediatrica può manifestarsi con diversa intensità: da forme molto lievi, come in quelle caratterizzate dalla persistenza della deglutizione infantile, a forme molto gravi causate ad esempio da malattie neurologiche. Le modalità deglutitorie si modificano durante la vita dell’individuo passando da: fetofagia (nel feto), pedofagia (0-12 anni), deglutizione dell’età adulta fino alla presbifagia tipica dell’anziano. Nella seguente presentazione, il Dott. Spadola Bisetti descrive come cambiano i movimenti deglutitori durante lo sviluppo del feto nell’utero materno per poi passare a spiegare cosa avviene durante la crescita del neonato e poi del bambino in cui si assiste allo sviluppo motorio e al cambiamento dei riflessi e di tutto il distretto oro-faringeo. In seguito a tutte queste modifiche che avvengono nel corso del tempo anche il meccanismo della deglutizione e della masticazione cambiano, compaiono i denti prima decidui, poi sostituiti da quelli definitivi dell’età adulta. Nelle slide finali lo specialista in foniatria e otorinolaringoiatria, introduce il tema della disfagia infantile fornendo qualche dato epidemiologico ed elencare le cause anatomiche e funzionai che possono causare disturbi più o meno gravi di deglutizione nei bambini.
Disfagia
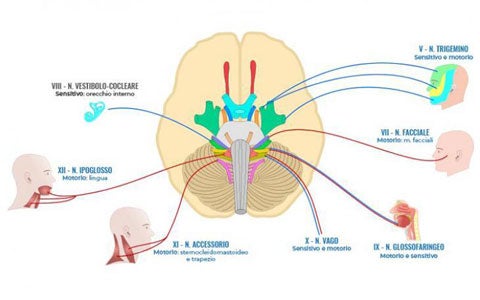
Per capire quali alterazioni possono intervenire nel corso della deglutizione è necessario conoscere i meccanismi fisiologici di questo complesso processo. Il processo della deglutizione, che consente a cibo e liquidi di transitare dalla bocca fino allo stomaco, dove ha luogo la funzione digestiva, è gestito da sei dei dodici nervi cranici che innervano la testa e parte del collo e delle spalle. Durante le diverse fasi che ci permettono di inghiottire il cibo, tramite azioni volontarie e riflesse, vengono attivati ben 55 muscoli, 2 radici cervicali, un’area motoria primaria sensitiva e un’area motoria supplementare e prefrontale. Nella seguente infografica, vengono schematizzate le proprietà sensitive e motorie dei 12 nervi cranici. Cliccando sui nervi coinvolti nella deglutizione troverai, inoltre, i dettagli della struttura corporea stimolata in ogni fase e l’attività che ne consegue.
Disfagia

Sono diversi i farmaci che inducono disfagia direttamente o indirettamente: è importante tenere presente questo effetto secondario quando si prescrive una terapia, soprattutto a un paziente anziano o con preesistenti problemi di deglutizione. Molti farmaci di uso comune, da somministrare per os, come alcuni antipertensivi, ansiolitici, antidepressivi, antinfiammatori, analgesici, ecc. possono provocare, tra gli effetti collaterali, secchezza delle fauci (xerostomia), inibizione della muscolatura liscia coinvolta nella deglutizione, depressione del sistema nervoso centrale o direttamente disfagia. Conoscere questi farmaci è importante, soprattutto quando si deve gestire un paziente che ha già difficoltà di deglutizione, è anziano e/o con comorbidità e/o con politerapia. Abbiamo preparato una tabella, da utilizzare durante la pratica clinica e/o ambulatoriale, dove sono elencati per classe terapeutica i principali farmaci da prescrivere con cautela nei soggetti che soffrono o sono a rischio disfagia.
Disfagia
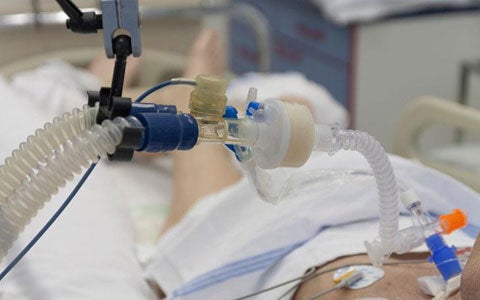
La cannula tracheostomica è un presidio medico-chirurgico che viene posizionato direttamente in trachea attraverso un'apertura chirurgica per supportare la respirazione nei pazienti che necessitano di assistenza respiratoria per tempi prolungati. Questa scheda spiega le caratteristiche delle diverse cannule e le precauzioni da utilizzare durante l’igiene e i pasti del paziente.
Disfagia
La patologia COVID e il suo trattamento, soprattutto quando è necessaria l’intubazione e la sedazione in terapia intensiva, causano disfagia e malnutrizione che richiederanno pertanto specifiche indagini foniatriche e trattamenti logopedici e nutrizionali.
Disfagia

In presenza di disfagia, le formulazioni farmaceutiche orali, solide o liquide, devono sottostare alle limitazioni di consistenza prescritte al paziente per gli alimenti. I farmaci che devono essere assunti oralmente non sempre hanno la consistenza adeguata alla disfagia del paziente, trattandosi di sostanze solide, liquide o in polvere sotto forma di compresse, confetti, capsule, o altro. La scelta del tipo di formulazione è il risultato di studi di farmacocinetica e farmacodinamica sui principi attivi. Quando possibile, l’industria farmaceutica propone l’identico principio attivo sotto varie forme che non richiedono necessariamente l’assunzione per bocca. Ma, non sempre le caratteristiche chimico-fisiche del preparato garantiscono la necessaria stabilità in tutte le formulazioni. In caso di un paziente disfagico i farmaci orali devono, quindi, rispettare tutte le limitazioni di consistenza prescritte per gli alimenti. Il medico deve tenere ben presente questo fatto nel momento in cui prescrive una terapia orale e ciò va espressamente spiegato al paziente, ai familiari e ai caregiver. In caso di disfagia, le forme farmaceutiche più adeguate, in particolare modo al domicilio, sono: supposte, creme o pomate, soluzioni intramuscolari. La scelta oculata della più adeguata forma farmaceutica, fatta in base alla gravità della disfagia, può risolvere il problema e permettere la somministrazione dei farmaci al paziente in tutta sicurezza. Il Dott. Spadola Bisetti, foniatra, illustra nella seguente Video Lesson tutti gli accorgimenti e le strategie utili per scegleire la formulazione più adatta.
Disfagia

Nel paziente con PICS, spesso residente nella RSA, è frequente il riscontro di disfagia, malnutrizione e problemi respiratori che richiedono le cure di un team multispecialistico, di valutazioni cliniche e nutrizionali specifiche. Nel 2010, la società americana di terapia intensiva ha definito la sindrome post-terapia intensiva (o PICS) come presenza di “menomazioni nuove o in peggioramento dello stato di salute fisica, cognitiva o mentale che insorgono dopo una malattia critica e che persistono oltre il ricovero per cure acute”. I sintomi principali della sindrome post-terapia intensiva sono: deficit cognitivi e fisici, quali perdita di memoria, difficoltà di concentrazione, disturbi emozionali, debolezza muscolare e lentezza nei movimenti. La sindrome è caratterizzata spesso da sintomi che tendono a permanere anche quando il paziente lascia l’unità di terapia intensiva ed è perciò chiaro che la fase successiva debba prevedere un percorso riabilitativo. Nel paziente con sindrome post-terapia intensiva, le cause che possono portare a disfagia sono molteplici: dal danno diretto a livello neurologico agli effetti negativi dovuti alla sedazione, ma si possono avere pazienti disfagici anche in seguito a edemi o abrasioni da intubazione e tracheostomia, con infiammazioni locali. Nel paziente disfagico con sindrome post-terapia intensiva, non correttamente diagnosticato e gestito, si associa, inoltre, un maggior rischio di polmoniti ab ingestis. In questa situazione è cruciale l’intervento del logopedista: nella fase acuta per controllare la compromissione della deglutizione e prevenire un’eventuale malnutrizione, mentre nella fase riabilitativa per ripristinare, quando possibile, l’alimentazione autonoma. Nella seguente Nutritional lesson l’approfondimento della Dott.ssa Bortolazzi (durata del video = 9'48").
Disfagia

Valutazione della capacità di deglutizione del paziente. Il test EAT-10 è un questionario validato scientificamente che permette di valutare precocemente i tuoi pazienti a rischio disfagia, prima che la condizione clinica porti a manifestazioni e complicazioni più evidenti e gravi. Il questionario può essere compilato, in modo facile e rapido, anche direttamente dal paziente o da chi se ne prende cura. Il tuo intervento - o quello di altro personale sanitario specializzato - sarà necessario per la corretta valutazione dei risultati e per consigliare le prime strategie nutrizionali da adottare per mangiare in sicurezza e/o l’eventuale successiva visita specialistica foniatrica per la diagnosi finale.
Disfagia
Dopo una precisa diagnosi deglutologica, la dieta del paziente disfagico deve essere personalizzata per potere calorico e nutritivo, caratteristiche reologiche, sapore e preparazione. Nel trattamento rimediativo/compensativo del paziente disfagico, un ruolo fondamentale è svolto dalla preparazione dei cibi per portarli a caratteristiche di densità, viscosità, omogeneità, compattezza e appetibilità adeguate alla tipologia di disfagia rilevata. Tali provvedimenti dovranno essere seguiti dal paziente o solo temporaneamente, in fase riabilitativa, o permanentemente fino a un’eventuale modifica delle condizioni cliniche. Una volta determinate le caratteristiche reologiche adeguate per i cibi di un determinato paziente, il nutrizionista potrà su queste costruire un programma di apporto nutrizionale adatto e personalizzato. Bisogna inoltre tenere in considerazione che l’atto deglutitorio può interessare non solo il cibo ma anche sostanze senza valore nutrizionale (es: gomma da masticare, tabacco), saliva e muco, farmaci. Nella trattazione, per semplicità, definiremo il tutto con i termini di «cibo» e «bolo».
Disfagia

In questo slide kit il Dott. Sergio Riso approfondisce epidemiologia e prevalenza dei problemi nutrizionali nei casi di infezione da COVID-19. La malnutrizione calorico-proteica, caratterizzata dalla presenza di sarcopenia, disfunzioni immunitarie, infiammazione e deficit di micronutrienti, rappresenta un fattore predisponente ad un peggior outcome nel soggetto anziano con infezione da COVID-19. I sintomi dell’infezione impattano infatti sullo stato nutrizionale, senza contare che tra le cause di malnutrizione post-infezione c’è anche la disfagia postintubazione. La malnutrizione calorico-proteica e l’inattività fisica contribuiscono in generale allo sviluppo della debolezza muscolare acquisita in terapia intensiva, soprattutto attraverso la perdita di massa muscolare e forza/funzione. Nel seguente slide kit, il Dott. Sergio Riso sottolinea che un tempestivo ed adeguato intervento nutrizionale in ogni setting (ospedale e domicilio) e nelle varie modalità (dieta fortificata, dieta di consistenza modificata, ONS, NE, NP) permette di contrastare e trattare la malnutrizione calorico-proteica e la sarcopenia, migliorando l’outcome clinico e la qualità di vita del paziente colpito d COVID-19.
Disfagia

La malattia di Alzheimer e le altre demenze sono patologie ad alta incidenza nell’anziano e per le quali attualmente non esiste una cura ma solo trattamenti per alleviarne i sintomi e, in alcuni casi, per rallentarne la progressione. La disfagia è molto frequente nelle varie forma di demenza in seguito a perdita del controllo e della successione dei movimenti volontari coinvolti nella deglutizione. In particolare, nella scala di valutazione di gravità della demenza GDS (Global Deterioration Scale di Reisberg) che va da 1 a 7, i disturbi dell’alimentazione cominciano a comparire al 5° stadio ma, in realtà il rapporto con l’alimentazione nelle demenze è molto mutevole. Nel seguente articolo il Dottor Spadola Bisetti descrive i possibili trattamenti dei disturbi della deglutizione e le relative tecniche di rimediazione da attuare nel paziente con demenza, il quale risulta particolarmente problematico sia per la variabilità dei quadri deglutologici fra i vari pazienti e nello stesso paziente nel decorrere ed aggravarsi della malattia, sia per l’impossibilità di effettuare una reale riabilitazione logopedica, a causa della scarse capacità dei soggetti da trattare.
Disfagia

Un linguaggio internazionale comune permetterebbe la migliore gestione dei pazienti di ogni Paese e alle ditte produttrici di alimenti per disfagici di disporre di uno standard a cui attenersi e da indicare anche nelle etichette di vendita. Il cibo, durante la deglutizione è sottoposto a spinte muscolari, passaggi in strettoie anatomiche e gradienti di pressione che, in situazioni fisiologiche, vengono facilmente superati dalla combinazione di coordinati movimenti muscolari e lubrificazione salivare ma che, nel paziente disfagico sono compromessi per alterazioni neuromuscolari o anatomiche. Uno dei cardini della riabilitazione della disfagia è scegliere la consistenza e le caratteristiche reologiche ideali dei cibi in base alla disabilità del paziente. Tale presidio riabilitativo ha il vantaggio di essere immediatamente attuabile non richiedendo un trattamento diretto sul paziente. Nondimeno chi si occupa dell’alimentazione del paziente disfagico deve essere formato al riconoscimento delle consistenze e sulle modalità con cui possono essere modificate in quanto l’elaborazione della consistenza degli alimenti può voler dire permettere una deglutizione “sicura” (Accornero et al, 2001). Il codificare una terminologia comune, ovvero sapere definire con esattezza a cosa corrisponde - in termini qualitativi -, una determinata consistenza, costituisce una premessa fondamentale per una gestione corretta del paziente con disfagia.
Disfagia

Tramite appositi compensi posturali, manovre deglutitorie e protocolli dietetici, il logopedista può rieducare a deglutire in modo fisiologico e/o funzionale. Una volta eseguite le opportune valutazioni logopediche sul paziente con disfagia, è necessario stabilire il piano riabilitativo utile a prevenire le possibili complicanze (come aspirazioni nell’albero respiratorio, malnutrizione, disidratazione), e ripristinare la funzione deglutitoria necessaria all’alimentazione per os e per migliorare la qualità della vita del paziente. Per raggiungere questi obiettivi, il logopedista durante il periodo riabilitativo insegna ad adottare determinate posture di compenso e manovre che aiutano il paziente a deglutire in sicurezza e fornisce consigli su come modificare le caratteristiche reologiche del bolo alimentare, prescritte dagli Specialisti (foniatra, nutrizionista, ecc.) in base alla gravità della disfagia. La riabilitazione logopedica comprende anche esercizi che hanno risvolti più a lungo termine sulla nutrizione che prevedono: stimolazioni sensoriali, rinforzo muscolare dei distretti interessati, modificazione dei riflessi. Nel seguente slide kit dettagli sulle tecniche riabilitative della disfagia, sui protocolli dietetici e anche sul counseling al paziente, ai familiari e ai caregiver.
Disfagia

Evidenziata in letteratura la necessità di implementare lo screening dei disturbi deglutitori in RSA, e di ricorrere a pasti pronti a consistenza modificata che rispondano a standard validati e alle reali esigenze dei pazienti disfagici. Questa breve revisione della letteratura considera un tema risultato peculiare all’interno delle Residenze Sanitarie Assistenziali (RSA): la disfagia oro-faringea (OFD). Questa condizione viene considerata una sindrome geriatrica - causata da molteplici fattori e associata a numerose comorbilità, con prognosi severa e un necessario approccio multi disciplinare (Baijens, 2016). Dall’analisi degli studi emerge che la disfagia è molto sottostimata in queste strutture, nonostante il ricorso frequente a pasti a consistenza modificata. Emerge quindi la necessità all’interno delle RSA di aumentare l’identificazione dei soggetti maggiormente a rischio disfagia, utilizzando un nuovo approccio semplice ma più incisivo, che preveda prima l’intervento foniatrico/logopedico per una valutazione precoce dei residenti disfagici per i quali adottare una specifica e personalizzata pianificazione nutrizionale da parte di un dietologo e/o dietista con pasti pronti commerciali a maggiore garanzia nutrizionale e di sicurezza.
Disfagia
La disfagia esofagea è meno diffusa di quella orofaringea, soprattutto negli anziani. Le cause principali della disfagia esofagea possono essere di tipo strutturale o motorio, dovute a patologie o lesioni a livello dell’esofago e del mediastino. In presenza di sospetta disfagia esofagea (bassa) bisogna analizzare attentamente i sintomi e la storia clinica del paziente in modo da poter decidere se i disordini sono di tipo strutturale o motorio. In questa presentazione il Dottor Ubaldi, oltre a distinguere le cause più comuni di questo tipo di disfagia da quelle più rare, fornisce dettagli riguardo a: diagnosi differenziale corretto approccio diagnostico nella disfagia esofagea non investigata gestione della problematica possibili opzioni terapeutiche.
Disfagia

Valutazione clinica standardizzata per stabilire la gravità della disfagia, pianificare la riabilitazione necessaria, anche a letto del paziente e determinarne i risultati nel tempo. La Bedside Examination ha un ruolo importante nella valutazione del paziente con sospetta disfagia. Offre infatti la possibilità di stabilire la presenza o meno del disturbo disfagico, individuando spesso anche le possibili alterazioni che lo provocano e la gravità, allo scopo di programmare l’intervento riabilitativo del logopedista e valutarne nel tempo i risultati. Oltre ad avere costi molto bassi, non prevede l’utilizzo di strumentazione complessa, ma richiede molta esperienza da parte dell’esaminatore. Si tratta di una valutazione clinica standardizzata, effettuabile anche al letto del paziente (bedside assessment) preferibilmente da professionisti competenti nella gestione della disfagia, di norma il logopedista. (Linee Guida Disfagia, 2007).
Disfagia

Sono molte le patologie neurologiche che possono causare disfagia. La presa in carico del paziente deve avvenire precocemente e seguire in ogni fase il suo percorso riabilitativo. Il processo della deglutizione è il risultato di una complessa serie di eventi finemente armonizzati tra loro. (Chiò A., Calvo A., 2011). Con il termine disfagia o disabilità deglutitoria si fa riferimento a qualsiasi difficoltà durante l’intero atto deglutitorio (Schindler O., 2011). La disfagia è un sintomo che è possibile ritrovare in moltissime patologie. È importante riuscire a identificare con precisione quale malattia porta il paziente a presentare disfagia, in modo da riuscire a conoscerne sia il decorso che la prognosi e poter quindi programmare una terapia riabilitativa adeguata (Schindler O., Ruoppolo G., Schindler A., 2011). In moltissimi casi, quando la patologia neurologica è già nota, non è difficile riconoscere la causa della disfagia; in altri casi invece la disfagia può rappresentare uno tra i primi sintomi di esordio di una malattia in ambito neurologico, per esempio, nella sclerosi laterale amiotrofica a esordio bulbare. (Chiò, 2000). L’intervento logopedico è piuttosto complesso e differisce a seconda della patologia di cui è affetto il paziente ma anche dello stadio di malattia in cui si trova.
Disfagia

Il Prof. Schindler, foniatra, risponde ad alcune domande riguardanti il ricovero del paziente con disfagia acuta, e spiega come migliorare le criticità durante la transizione ospedale-casa per il personale sanitario, il paziente e i caregiver. Durante il ricovero e dopo la dimissione di un paziente con problemi di disfagia si possono manifestare diverse criticità, che possono essere migliorate attraverso un corretto approccio nutrizionale. In particolare tra gli aspetti migliorabili ci sono il tipo e la varietà delle diete fornite, la condivisione delle informazioni con il team nutrizionale e, soprattutto, la diffusione universale dello screening, per garantire il riconoscimento di tutti i pazienti disfagici e sensibilizzare maggiormente il personale infermieristico sul problema disfagia e sull’importanza del momento del pasto. Durante il ricovero, mediamente vengono fornite al paziente poche informazioni, spesso a causa di scarso coordinamento tra le diverse figure professionali, e questo aspetto dovrebbe sicuramente migliorare. Anche dopo la dimissione si possono presentare delle criticità, soprattutto per quanto riguarda l’assenza di prescrizioni relative al tipo di dieta modificata. L’approfondimento completo del Prof. Schindler nella seguente VIDEO INTERVISTA.
Disfagia

La disfagia rende problematica la quotidiana assunzione dei farmaci orali con ricadute in termini di aderenza ed efficacia clinica del trattamento. La disfagia rende problematica la quotidiana assunzione degli alimenti, ma anche quella dei farmaci orali con ricadute in termini di aderenza alla terapia e di efficacia clinica del trattamento, fatto particolarmente rilevante se il paziente è in politerapia e/o anziano. L’aspetto dell’utilizzo dei farmaci nel paziente disfagico è scarsamente indagato e scarsamente preso in considerazione nei processi di cura, sia nei pazienti istituzionalizzati che in quelli assistiti nel territorio, nonostante sia trattato in diversi PDTA regionali e linee guida aziendali italiane. Obiettivo di questa revisione è quello di analizzare le problematiche connesse all’assunzione dei farmaci orali nella DO, la possibilità di trasformazione delle varie formulazioni ed il corretto utilizzo dei farmaci di più largo impiego.
Disfagia

La World Gastroenterology Organization (WGO) fornisce una serie di opzioni diagnostiche, terapeutiche e gestionali per affrontare i rischi e la malattia, in base alle informazioni disponibili al medico.
Disfagia
Le percezioni di questi 2 sensi possono risultare alterate oltre che da malattie e dalla chirurgia di capo e collo, da tutti i trattamenti effettuati a livelli del cavo orale. Scopri come riabilitarli. Il gusto e l’olfatto storicamente sono stati considerati come due sistemi sensoriali separati e indipendenti sebbene appaia evidente che, durante la deglutizione, le informazioni provenienti dai due sistemi si fondano per formare la percezione dei sapori grazie a collegamenti presenti a livello della corteccia dell’insula (Small, 2012). Vari studi hanno dimostrato che nei mammiferi i recettori gustativi e olfattivi sono presenti in vari organi e apparati quali il sistema respiratorio (Tizzano et al, 2011) e quello digerente (Margolskee et al, 2007). In particolare, in studi su topi transgenici si è dimostrata la presenza di recettori olfattivi funzionalmente espressi anche nelle papille gustative (Malik B et al, 2019). Gusto e olfatto sono, quindi, funzioni sensoriali strettamente embricate le cui percezioni possono essere alterate, oltre che da malattie e dalla chirurgia di capo e collo, in tutti i trattamenti effettuati nel cavo orale: le variazioni del sigillo labiale, dei rapporti occlusali, della postura intraorale della lingua modificano, oltre alla deglutizione, le modalità respiratorie, i percorsi e i volumi dei flussi aerei rino-tracheali, la produzione salivare e il grado di idratazione delle mucose. Alterazioni di gusto e olfatto causate da farmaci hanno un’incidenza stimata tra il 2 e il 5% (Ackerman BH et al, 1997), ma anche amalgame a uso odontoiatrico nonché infezioni candidosiche e micotiche possono causare anosmie e disgeusie che procurano grande disagio ai pazienti. Problematica è la riabilitazione: infatti, pur essendo disponibili per la valutazione dei disturbi dell'olfatto e del gusto test clinici che consentono di rilevare e misurare il grado della perdita sensoriale, non sono tuttavia in grado di consentire di determinarne la causa e non forniscono né informazioni prognostiche né indicazioni terapeutiche (Wrobel B et al, 2004).
Disfagia
L'approccio logopedico è fondamentale durante tutte le fasi della presa in carico del paziente disfagico. Il ruolo del logopedista è importante in tutte le fasi necessarie a prevenzione, cura e riabilitazione del paziente disfagico, sia in fase di ricovero sia a livello di assistenza domiciliare. L’approccio logopedico durante la presa in carico di un paziente adulto con disfagia comporta un attento e specifico inquadramento del paziente. Si inizia con la raccolta dell’anamnesi, per proseguire con specifiche valutazioni non strumentali ed esami strumentali, analizzati in sinergia con altri specialisti (Foniatra, otorinolaringoiatra, neurologo, ecc.). Il logopedista valuta inoltre le modalità nutrizionali del paziente, il livello di coordinazione tra respirazione, apnea e deglutizione, la presenza di tosse riflessa e volontaria, al fine di ridurre i possibili rischi di aspirazione e altre complicanze della disfagia, quali malnutrizione e disidratazione. Le seguenti slide descrivono in dettaglio tutte le valutazioni logopediche previste in caso di disfagia nell’adulto.
Disfagia

Questo episodio inquadra le caratteristiche e le criticità della disfagia nei pazienti fragili e particolarmente critici, come quelli anziani con patologie concomitanti o con vari disturbi neurologici. Ce ne parla il Dott. Massimo Spadola Bisetti, Specialista in Audiologia, Foniatria ed Otorinolaringoiatria di Torino.
Disfagia

Il caso di un paziente con complicanze tardive da trattamento chemio-radioterapico per tumore dell’orofaringe. Paziente di 57 anni, guarito da un tumore HNC (head and neck cancer) trattato con radio-chemioterapia 9 anni prima, si presenta per un controllo manifestando da alcuni mesi difficoltà di deglutizione, con episodio di polmonite da aspirazione, oltre a perdita di peso non volontaria. Quali valutazioni e approfondimenti clinici è necessario eseguire prima di pianificare gli opportuni trattamenti nutrizionali e riabilitativi? Come e quando bisogna calibrare le terapie tramite visite di follow up pianificate? Verifica le tue risposte con il seguente caso clinico interattivo.
Disfagia
Una guida per il riconoscimento precoce della disfagia e delle problematiche associate, con consigli pratici per il paziente e il suo caregiver. Il seguente vademecum è diviso in due parti: la prima è dedicata ai Professionisti Sanitari e riepiloga i punti chiave da prendere in considerazione al primo sospetto di trovarsi di fronte un paziente che soffra di problematiche deglutitorie. Quali indagini effettuare tempestivamente, quali domande chiave porre al paziente, gli esami e i primi test per la valutazione del rischio di malnutrizione e l’eventuale necessità di prescrivere indagini più approfondite e/o visite specialistiche. La corretta gestione del paziente disfagico richiede infatti, nei casi più gravi o quando il soggetto non è autosufficiente, l’intervento di team multi-disciplinare composto da foniatra, logopedista, fisiatra, nutrizionisti, ecc. Per la gestione quotidiana dei pasti è essenziale, inoltre, istruire adeguatamente i familiari e/o il caregiver ai quali è dedicata la seconda parte del vademecum che mette a disposizione una breve guida pratica per la gestione domiciliare del paziente con disfagia da consegnare direttamente proprio a loro.
Disfagia
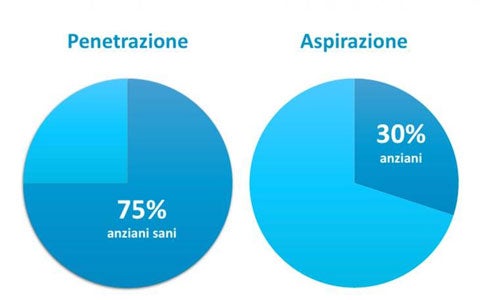
In queste slide vengono affrontati e analizzati i punti chiave della deglutizione e delle problematiche associate.
Disfagia

Il riconoscimento precoce della disfagia, soprattutto orofaringea, è essenziale per effettuare una serie di interventi volti a ridurre le complicanze, anche gravi, che possono derivare dal disturbo deglutitorio. In questo articolo gli Autori analizzano tutto il percorso di screening che dovrebbe effettuare un paziente con sospetto di disfagia e quali specialisti sono man mano coinvolti: a partire dal medico di medicina generale, al foniatra e all’otorinolaringoiatra, fino al gastroenterologo, radiologo, neurologo, dietologo, logopedista, oncologi. Solo un team interdisciplinare può inquadrare con precisione l’origine del disturbo e definire i trattamenti nutrizionali, riabilitativi e/o terapeutici più adatti ai diversi pazienti.
Disfagia

Il programma riabilitativo da attuare in caso di disfagia deve essere personalizzato, definire le aree di intervento, gli obiettivi a breve termine, i tempi e le modalità di erogazione degli interventi e stabilire quali Specialisti coinvolgere. Nei casi in cui non sia possibile attuare alcuna terapia medica o chirurgica per risolvere il deficit deglutitorio, la riabilitazione logopedica costituisce uno degli elementi fondamentali per gestire il paziente disfagico. Nel seguente slide kit, il dott. Spadola Bisetti definisce i requisiti minimi per la presa in carico riabilitativa del paziente e definisce gli strumenti riabilitativi a disposizione del logopedista, previa valutazione foniatrica.
Disfagia
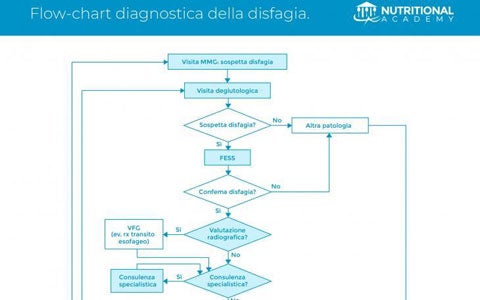
L’iter diagnostico in caso di sospetta disfagia parte dalle prime valutazioni del Medico di Medicina Generale. Il percorso diagnostico della disfagia coinvolge una serie di specialisti: a partire dal medico di medicina generale, per passare poi, se il rischio di disfagia è alto, al foniatra e all’otorinolaringoiatra, coinvolgendo eventualmente anche gastroenterologo, radiologo, neurologo, dietologo, logopedista, oncologo. L’algoritmo che vi proponiamo è tratto dall’articolo di Spadola Bisetti e Mastronuzzi pubblicato sulla rivista della SIMMG. In particolare, gli Autori analizzano tutto il percorso di screening a cui dovrebbe essere sottoposto un paziente con sospetto di disfagia. Solo un team interdisciplinare può inquadrare con precisione l’origine del disturbo della deglutizione e definire i trattamenti nutrizionali, riabilitativi e/o terapeutici più adatti ai diversi pazienti.
Disfagia

Il test del bolo d’acqua viene proposto dalle linee guida SIGN, e fa parte del IV step dello screening delle capacità deglutitorie di un paziente con disfagia sospetta o conclamata.
Disfagia
Per disfagia s’intende la difficoltà di progressione del bolo alimentare dalla bocca allo stomaco. Quali sono le cause?
Disfagia

Un approfondimento sulle figure professionali e socio-assistenziali coinvolte nel processo di cura ed assistenza del paziente disfagico a livello territoriale.
Disfagia
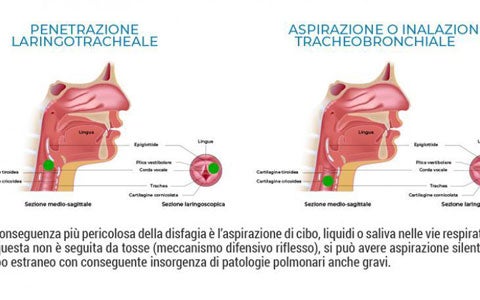
Le più significative cause di disfagia secondo l’American Gastroenterological Society e le WGO Global Guidelines.
Disfagia

Il Position Paper realizzato dal Dysphagia Working Group è costituito da 12 sezioni che prendono in considerazione tutti gli aspetti della gestione clinica della disfagia orofaringea nell’anziano.
Disfagia

I pazienti con più patologie croniche hanno un maggiore rischio di andare incontro ad outcome negativi. La gestione e il trattamento di quelli che sono oggi definiti “pazienti complessi” nonché fragili, richiede l’intervento di molteplici figure professionali specialistiche, con una gestione integrata che utilizzi un approccio e dei trattamenti personalizzati. Il miglioramento delle condizioni socio-sanitarie, l’aumento della sopravvivenza a condizioni cliniche un tempo fatali e l’invecchiamento della popolazione hanno portato a un progressivo aumento delle malattie ad andamento cronico, spesso presenti contemporaneamente nello stesso soggetto. Il percorso di diagnosi, cura e gestione del paziente disfagico complesso, non deve considerare ogni singola malattia presente come se fosse isolata, ma considerare il soggetto nella sua interezza. Per fare questo, bisogna utilizzare un approccio che tenga presente contemporaneamente le condizioni fisiche, psicologiche e sociali del malato, il suo stato familiare, gli eventuali care-giver e tutta una serie di variabili mirate a identificare le priorità di cura e a pianificare una strategia terapeutica, nutrizionale e assistenziale multiprofessionale e personalizzata. Il caso clinico proposto dal Dott. Riso, esposto nello slide kit sottostante, riguarda una donna anziana in politerapia che si presenta al pronto soccorso con febbricola e vomito dopo assunzione di cibo.
Disfagia

La disfagia è una condizione secondaria a diverse malattie. L'approccio terapeutico deve puntare necessariamente all’ottimizzazione del trattamento della patologia che ne è la causa primaria. A parte alcuni rari casi, il trattamento della maggior parte dei pazienti disfagici comprende tecniche di riabilitazione e di modifica di cibi e/o liquidi, in modo da permettere una equilibrata e sicura alimentazione. Se la gravità della disfagia è tale da non consentire la normale nutrizione orale, bisogna ricorrere a quella enterale o parenterale. La gestione terapeutica varia se la disfagia è causata da un evento acuto (es. trattamento chirurgico di una neoplasia) o da una patologia cronica stabile o da un disturbo neurologico progressivo. Nell’ambito delle cure primarie, il Medico di Medicina generale gestisce, in genere, i pazienti con disfagia dopo la dimissione o in caso di una malattia cronica progressiva. Gli obiettivi primari del trattamento della disfagia devono essere: Fornire un corretto e sicuro apporto nutrizionale e idratazione del paziente coinvolgendo anche familiari e caregiver Consigliare tecniche per garantire una deglutizione sicura ed efficace Ridurre al minimo le complicazioni polmonari da aspirazione Migliorare il più possibile la qualità di vita del paziente che include anche l’adeguato livello d’assistenza. Per raggiungere tutti gli obiettivi è necessario l’intervento di diverse figure professionali con competenze diverse, cioè di un approccio multidisciplinare che consideri stato di salute, condizioni economico-sociali, livello culturale, motivazioni del paziente e dei familiari. All’interno di questo team resta comunque cruciale il ruolo del MMG per controllare e migliorare costantemente lo stato di salute del paziente.
Disfagia
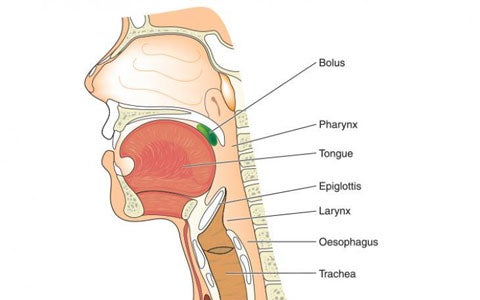
La deglutizione è un atto fisiologico molto articolato che prevede movimenti volontari e riflessi. Sono i nervi cranici che controllano i molteplici muscoli che consentono la progressione del bolo alimentare dal cavo orale fino allo stomaco. Lo studio delle diverse fasi della deglutizione è stato possibile grazie allo sviluppo di tecniche radiologiche di videofluorografia ed è talmente articolato e complesso che ha portato negli anni '80 alla definizione di una vera e propria scienza, la "Deglutologia". Nel seguente slide kit, il Dottor Spadola Bisetti illustra le caratteristiche delle sette fasi della deglutizione, spiegando la complessità del controllo nervoso che sovraintende al processo e infine analizza le cause della presbifagia, cioè la modalità deglutitoria connessa al fisiologico e graduale invecchiamento dell'individuo.
Disfagia
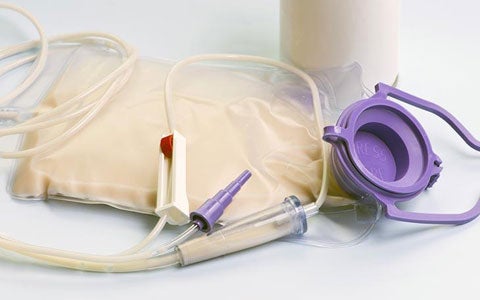
In questo slide kit del Dott Ubaldi, Specialista in Gastroenterologia e Scienza dell’Alimentazione, si affrontano vari aspetti legati alla Nutrizione Enterale Domiciliare (NED). Vediamo quando è raccomandata, quali patologie la richiedono, quali sono i su Negli ultimi anni si è verificato un progressivo aumento dei pazienti che necessitano di Nutrizione Artificiale Domiciliare (NAD). La Nutrizione Enterale Domiciliare (NED) viene utilizzata nella maggior parte dei pazienti in NAD, essendo la nutrizione parenterale soggetta a precise indicazioni. È prevedibile un ulteriore incremento dei pazienti che necessitano di NED per il progressivo invecchiamento della popolazione, con il conseguente aumento di malattie cerebrali degenerative e vascolari, le principali patologie che richiedono NED. La NED va considerata come terapia salvavita in quanto capace di migliorare decorso clinico, morbilità, mortalità e qualità della vita dei pazienti malnutriti, oltre ad essere valida in termini di costo/efficacia. Sempre più spesso viene richiesta una NED da parte dei medici del territorio e tutte le linee guida internazionali ribadiscono la necessità di un Team multidisciplinare capace di gestire la NED dalla fase inziale al follow-up domiciliare. È strategico, ai fini assistenziali del paziente in NED, la stretta collaborazione tra team nutrizionale e le figure professionali del territorio, a partire dal medico curante. Sono anche raccomandati interventi educazionali rivolti a tutti i professionisti della salute coinvolti nell’assistenza al paziente in NED, oltre alla formazione di familiari e caregiver, ed è necessario che in modo omogeneo, su tutto il territorio nazionale, sia disponibile un programma di NED con standard elevati di qualità. Approfondisce il tema il Dott Enzo Ubaldi nel seguente slide kit.
Disfagia
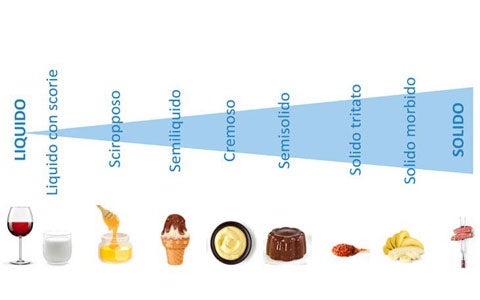
Una schematizzazione utile al paziente e al caregiver per riconoscere e ricreare le consistenze dei cibi, insieme ad alcuni consigli di assistenza all’alimentazione. I cibi sono in genere solidi o liquidi, ma esistono anche molte “gradazioni” intermedie. Quando indichi al tuo paziente la consistenza che devono avere gli alimenti da inserire nella tua dieta, sei sicuro che sappia esattamente cosa intendi e come deve fare ottenerla? Una consistenza inadeguata può compromettere la sicurezza dei pasti, ed è quindi fondamentale non commettere errori per alimentarsi senza ansia e preoccupazioni. Per questo, è necessario che il paziente faccia riferimento a definizioni precise e inequivocabili. Di seguito una schematizzazione indicativa, realizzata dal Dott. Spadola Bisetti (Specialista in Foniatria, Audiologia e Otorinolaringoiatria), che puoi proporre come riferimento pratico al tuo paziente, o a chi lo assiste, per misurare la consistenza dei cibi e ricrearla con semplicità.
Disfagia
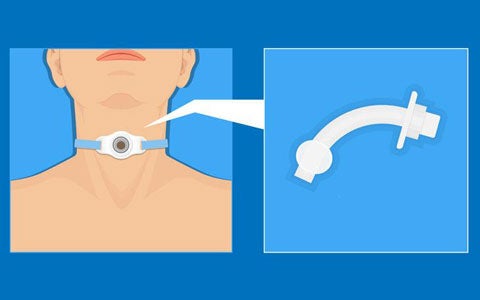
In questo slide kit breve il Dott. Spadola Bisetti spiega le principali indicazioni al posizionamento di una cannula endotracheale, e le relative problematiche connesse alla deglutizione. Disponibile per il download anche lo slide kit completo. Attualmente la tracheo(s)tomia è comunemente utilizzata per rimediare ad ostruzioni delle vie aeree superiori o nei casi in cui è necessaria la ventilazione meccanica prolungata, garantendo la sopravvivenza di un gran numero di pazienti, parte dei quali, tuttavia, rimangono a lungo dipendenti dalla tracheo(s)tomia con connesse problematiche anche deglutitorie. Le principali indicazioni al posizionamento di una cannula endotracheale (CET) comprendono situazioni patologiche in cui si richiede un provvedimento che consenta di migliorare la capacità respiratoria nei casi di grave insufficienza o superare un ostacolo respiratorio a livello delle vie aeree superiori dovuto a tumore, intervento chirurgico, trauma, presenza di corpo estraneo o infezione. Potrebbe essere anche necessario praticare una respirazione assistita per un tempo prolungato, proteggere le vie aeree inferiori in corso di chirurgia laringea, facilitare lo svezzamento dalla ventilazione meccanica prolungata con intubazione e infine consentire una gestione più efficiente delle secrezioni tracheo-bronchiali.
Disfagia

In presenza di disfagia è necessario utilizzare durante il pasto qualche precauzione per evitare il pericolo di aspirazione di alimenti nelle prime vie respiratorie. Nella scheda qualche semplice consiglio da dare al tuo paziente.
Disfagia

Il Dottor Sergio Amarri, Gastroenterologo pediatra di Reggio Emilia, affronta in questo episodio il tema della disfagia nel paziente pediatrico con danno neurologico, una problematica con incidenza molto elevata che cresce all’aumentare del grado di severità del deficit cognitivo e dei problemi motori.
Disfagia

La disfagia complica il decorso di numerose malattie, contribuendo, spesso anche in maniera sostanziale, al peggioramento della prognosi. Il riconoscimento precoce della disfagia oro-faringea è essenziale per consentire un approfondimento diagnostico di secondo livello e una serie di interventi volti a ridurre le complicanze derivanti dal disturbo deglutitorio. Quotidianamente all’attenzione del medico di medicina generale (MMG) giungono numerosi pazienti che sono potenzialmente affetti da disturbi disfagici. Molti di questi disturbi hanno insorgenza lenta e progressiva e pertanto i pazienti, o i loro caregiver, riferiscono i sintomi solo quando sono evidenti. È importante che il MMG abbia sempre bene in mente che patologie neurologiche, esiti di eventi vascolari cerebrali, patologie reumatologiche, patologie ORL, esiti di interventi demolitivi e di trattamenti radioterapici nelle neoplasie del capo-collo, l’utilizzo di numerosi farmaci o semplicemente l’età avanzata possono comportare una disfagia di varia entità. Il riconoscimento precoce della disfagia oro-faringea è essenziale per consentire un approfondimento diagnostico di secondo livello e una serie di interventi volti a ridurre le complicanze derivanti dal disturbo deglutitorio.
Disfagia

Per una diagnosi e un trattamento tempestivi di disfagia è necessario un team multidisciplinare di Specialisti.
Disfagia

La gestione domiciliare di un paziente allettato, disartrico e difficilmente comprensibile è sempre complessa ed è ulteriormente complicata dall’alternanza di diversi caregiver. Il problema gestionale più rilevante del paziente, estremamente fragile e complesso, di questo caso è la tosse cronica, accentuata ai pasti, presente ad accessi anche lontano dai pasti, con breve asfissia. Questo quadro, unito a ripetuti episodi febbrili nel corso dell’ultimo anno, fanno temere la comparsa di complicanze della disfagia. Le problematiche da risolvere nel caso proposto dal Dottor Ubaldi, medico di medicina generale e gastroenterologo, sono molteplici. Approccio multidisciplinare al problema disfagia Prevenzione e gestione delle complicanze della disfagia Gestione delle comorbidità La politerapia farmacologica L’assistenza domiciliare
Disfagia
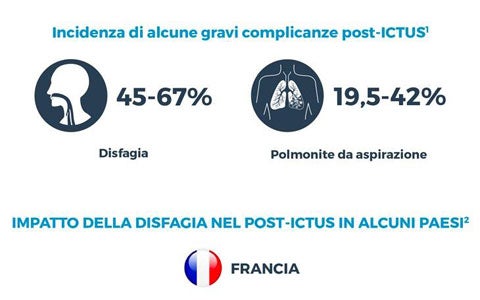
La disfagia orofaringea è una complicanza frequente nei pazienti post-ictus ospedalizzati ed è associata ad un aumento della loro mortalità e comorbilità. In un recentissimo studio franco-svizzero del 2019, attraverso l’analisi di 62.297 casi di ricovero per ictus in ospedali pubblici francesi e di 6.037 casi di ictus presi in carico dalle strutture ospedaliere svizzere, è stato valutato l'impatto della disfagia sulla durata della degenza ospedaliera (LOS) e sui costi complessivi che tale ricovero comporta. La seguente infografica riporta schematicamente i risultati dello studio che fanno capire quanto la disfagia influenzi il recupero e la qualità di vita dei pazienti colpiti da ictus, oltre a comportare elevati costi sanitari.
Disfagia
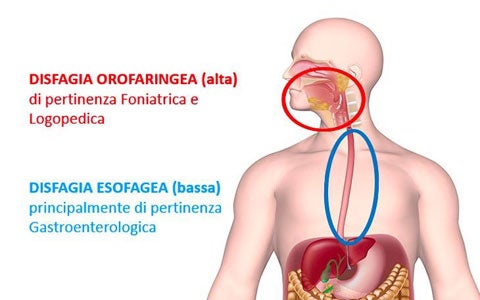
Sono molteplici le cause primarie che possono essere alla base della disfagia. Per questo motivo la disfagia non può essere considerata una vera e propria malattia, ma una condizione clinica secondaria ad altre patologie o fattori che devono essere indagati e identificati precocemente. La prima cosa che va stabilita, quando si valuta un paziente con disturbi della deglutizione, è di quale tipo di disfagia soffra. La maggior parte delle volte è sufficiente un’attenta indagine anamnestica per distinguere se la disfagia è alta (orofaringea) - di pertinenza foniatrica e logopedica -, oppure se coinvolge l’ultima fase della deglutizione. In quest'ultimo caso si parla di disfagia bassa (o esofagea) ed è di pertinenza dello specialista in gastroenterologia. Nella seguente presentazione, troverete dettagli su: Classificazione della disfagia secondo i criteri: eziologico, patogenetico, fisiopatologico e topografico. Cause di disfagia orofaringea distinte in neurologiche, reumatiche, infettive, metaboliche, strutturali, post chirurgiche e iatrogene. Dati epidemiologici in età evolutiva ed adulta.
Disfagia

La disfagia è una condizione clinica in costante aumento e con un elevato impatto sociale, sanitario ed economico. Gli specialisti Carlo Rasetti, Tecla Mastronuzzi ed Enzo Ubaldi sottolineano l’importanza dell’uso su vasta scala di semplici test di screening per evidenziare i casi a rischio, nell’ambito delle cure primarie. In questo articolo, pubblicato sulla rivista della SIMG, si prende in esame l’impatto clinico e sociale della disfagia, analizzano i dati forniti dalla Società Italiana di Medicina Generale e delle Cure Primarie. Vengono, inoltre, definite quali sono le principali patologie che possono causare la disfagia oro-faringea e quella esofagea, e quali i rischi potenziali per la salute del paziente. Gli Autori mettono in evidenza l’alta prevalenza della disfagia nella popolazione anziana, problema che peggiora ancor più le condizioni di salute di soggetti, in genere caratterizzati da elevata comorbidità e conseguente polifarmacia. Questa dato rende ancora più determinante stabilire e condividere un preciso approccio diagnostico, che possa essere facilmente utilizzato in primis dai medici di famiglia, ma anche da internisti, infermieri e altri specialisti a livello ospedaliero, per arrivare a una diagnosi precoce di disfagia in tutti a pazienti over-65 con problemi di deglutizione .
Disfagia

Per i pazienti che hanno problemi di deglutizione il momento del pasto diventa fonte di ansia invece che di piacere, con conseguente aumento del rischio di malnutrizione e disidratazione. In questa presentazione, il Dott. Riso illustra cosa bisogna tenere in considerazione per stabilire un piano alimentare adeguato per un paziente disfagico, quali sono le sue criticità, come affrontarle e risolverle. Il piano alimentare di un soggetto a rischio o con diagnosi di disfagia, deve garantire gli adeguati apporti di nutrizionali, garantendo una deglutizione sicura da rischi di soffocamento e aspirazione. In questo slide kit verranno illustrati: Obiettivi del piano alimentare in caso di disfagia Caratteristiche reologiche degli alimenti Come modificare consistenza, omogeneità e scivolosità Come modificare le caratteristiche organolettiche Alimenti ad alto rischio Livelli IDDSI (consistenza cibi/densità liquidi) Dieta di consistenza modificata: vantaggi e svantaggi Criticità della dieta per disfagici
Disfagia

Una scheda per il tuo paziente con gli alimenti sconsigliati perché ad alto rischio di inalazione.
Disfagia
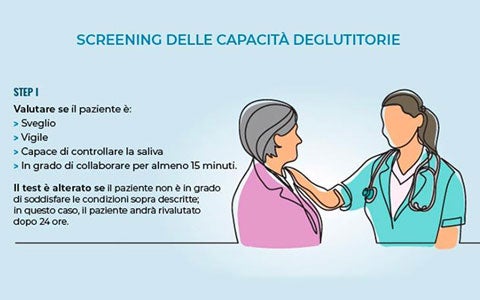
L’individuazione del paziente sospettato di disfagia viene effettuato dal medico curante durante l'esame obiettivo. La diagnosi viene effettuata in base al rilievo di alcuni “campanelli d’allarme” e di particolari sintomi rilevati durante l’esame obiettivo. In caso di dubbi, è comunque consigliabile effettuare un'attenta valutazione delle capacità deglutitorie del paziente, tramite uno screening costituito da 4 fasi principali. STEP I Valutare se il paziente è sveglio e vigile, se riesce a controllare la saliva e di collaborare. STEP II Valutare se il paziente presenta una tosse volontaria o riflessa efficace, riesce a leccarsi le labbra, respira senza difficoltà e ha una voce normale. STEP III Valutazione dell’igiene orale. STEP IV - TEST DEL BOLO D’ACQUA Il test del bolo d’acqua è attuabile anche in ambulatorio o al domicilio del paziente ha la capacità di individuare soggetti a rischio di inalazione, il che lo rende utilizzabile nella valutazione delle disfagie su base neurologica in senso lato.
Disfagia

I parametri da prendere in considerazione per decidere quale approccio nutrizionale adottare con un paziente disfagico.
Disfagia

L'importanza di una diagnosi precoce nei problemi di deglutizione, soprattutto negli anziani.
Disfagia

La valutazione deglutologica è di competenza dei medici Foniatri, degli Otorinolaringoiatri opportunamente formati e dei medici che abbiano conseguito il Master Universitario in Deglutologia, attualmente attivo presso le Università di Torino e di Pisa. Sebbene il numero di tali specialisti non sia molto elevato, è in costante aumento e sono in genere reperibili sia presso le strutture ORL universitarie che presso molti servizi ORL ospedalieri nonché in servizi ambulatoriali Audiofoniatrici. Nel seguente articolo, il Dott. Spadola spiega come deve essere svolta e quali aspetti permette di valutare. La visita ambulatoriale si avvale innanzitutto del prezioso contributo anamnestico fornito dal Medico di Medicina Generale, utile per inquadrare il paziente e per indirizzare le successive indagini.
Disfagia

Il sistema di supporto alla decisione clinica attraverso la registrazione medica elettronica migliora lo screening della disfagia e la qualità dell’assistenza. La disfagia, nella Classificazione Internazionale delle Malattie (ICD), viene inclusa nei «sintomi e segni digestivi», anche se dal punto di vista clinico viene classificata nella forma orofaringea e in quella esofagea, sulla base della localizzazione dell’alterata deglutizione. Nella cartella clinica informatizzata è comunque possibile definire meglio il problema aggiungendo un testo più esplicativo sulla diagnosi clinica nel paziente che si sta registrando. Nel seguente slide kit il Dottor Enzo Ubaldi, specialista in Medicina Generale, gastroenterologia e Scienza dell’alimentazione, descrive gli strumenti e le modalità per la corretta registrazione elettronica della disfagia, dei risultati dei test di screening periodici delle sue complicanze (ad es. la malnutrizione), su come richiedere una visita nutrizionistica di controllo o di altri accertamenti. Infine, descrive i limiti dei data base amministrativi e dei registri clinici.
Disfagia
Quali sono le cause della disfagia nelle unità di terapia intensiva? Il Dott. Riso spiega le possibili complicanze e le strategie nutrizionali da adottare. I pazienti post-ICU presentano frequentemente una diminuzione dell’assunzione di cibo e calo ponderale fino a 3 mesi dalla dimissione. Tra le cause di riduzione dell’intake si riconoscono in particolare la presenza di disfagia e la debolezza muscolare da malnutrizione. Per questo è fondamentale un precoce riconoscimento del paziente disfagico/malnutrito ed una presa in carico da parte di personale specialistico. Nel seguente slide kit il Dott. Sergio Riso, Specialista in Scienza dell’Alimentazione e dietetica, illustra le diverse cause all’origine della disfagia nell’unità di terapia intensiva, l’incidenza del problema post-estubazione, le sue possibili complicanze e le strategie nutrizionali da adottare, con una dieta di consistenza modificata, e adeguata supplementazione proteica/calorica.

