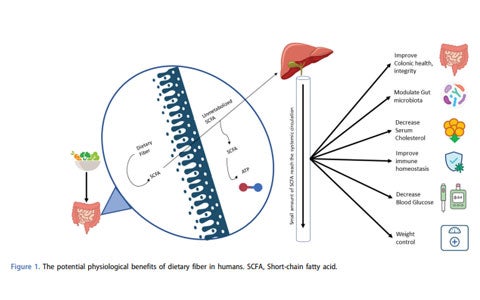
Un gruppo di esperti si è riunito per valutare l’importanza dell’utilizzo della fibra all’interno delle miscele per nutrizione enterale. Le fibre vengono classificate come fibre solubili o insolubili a seconda della loro capacità di legare l’acqua ma anche secondo il grado di viscosità. Le fibre devono essere prese in considerazione per tutti i pazienti che necessitano di nutrizione enterale e possono essere introdotte gradualmente a partire dai 6 mesi di età. Il clinico deve valutare l’introduzione in casi specifici in cui l’uso delle fibre sia scarsamente tollerato.

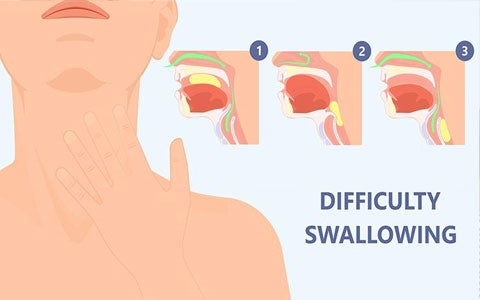
La Disfagia resta tra le condizioni più sotto diagnosticate e sotto trattate al mondo. Circa il 65% dei pazienti con Disfagia non riceve corretta diagnosi e trattamento. Lo screening precoce per i pazienti a rischio Disfagia, che manifestano i primi sintomi di difficoltà a deglutire è possibile attraverso il Test EAT-10. Un questionario, validato scientificamente, che permette al clinico di individuare in maniera tempestiva e precoce i pazienti a rischio disfagia ed indirizzarli al corretto iter diagnostico. Questa brochure vuole fornire un supporto pratico per il clinico, dallo screening precoce dei pazienti con Disfagia al test EAT-10 fino al percorso che porta alla diagnosi. Completa la brochure una serie di consigli utili, relativi ai casi più frequenti da gestire nella pratica clinica. Nestlé Health Science offre una gamma completa di soluzioni pensate appositamente per la gestione dei pazienti con disfagia in ogni momento della giornata, dalla nutrizione all’idratazione, da soluzioni addensanti a prodotti pronti all’uso come le acque gelificate o i pasti pronti.

"Ricettario: Ricette gustose, a consistenza modificata" è il nuovo ricettario Nestlé Health Science per supportare i professionisti della salute nella gestione dei pazienti con DISFAGIA. Il ricettario si compone di tante nuove ricette, dalle zuppe ai primi piatti, dai secondi al dolce con l’obiettivo di garantire un’alimentazione completa, sicura bilanciata e gustosa ai pazienti disfagici.

Molti pazienti a cui è stata diagnosticata la Disfagia riscontrano molteplici difficoltà legate alla corretta assunzione dei farmaci. Molti sono i dubbi relativi a quale sia la via di somministrazione adatta, a quali farmaci possono essere o non frantumabili e a come facilitare il processo di deglutizione delle forme farmaceutiche solide. I professionisti della salute hanno un ruolo fondamentale nel supportare i pazienti nel loro percorso di conoscenza e gestione della Disfagia, fornendo indicazioni e consigli utili che possono migliorare la qualità di vita del paziente indirizzandoli al corretto approccio terapeutico. Nestlé Health Science vuole fornire una guida pratica volta ad offrire pratici consigli ai professionisti della salute sulla gestione della corretta somministrazione dei farmaci nei pazienti con DISFAGIA. Nello specifico scaricando la guida è possibile approfondire l’iter per la corretta somministrazione dei farmaci in caso di DISFAGIA, quali forme farmaceutiche non è possibile manipolare e come vanno trattate le forme farmaceutiche frantumabili. Vogliamo fornire risorse di valore che possano essere di aiuto e supporto per i professionisti della salute, nella gestione dei pazienti affetti da DISFAGIA.

I più importanti centri pediatrici italiani sono stati coinvolti in una survey con metodo Delphi per avere una valutazione di utilizzo della nuova tecnologia Simplink. Il metodo Delphi è un metodo d'indagine iterativo, particolarmente utilizzato nella ricerca scientifica, che si svolge attraverso più fasi di valutazione delle opinioni di un gruppo di esperti e ha l'obiettivo di far convergere l'opinione più completa e condivisa in un'unica "espressione".

Molti pazienti a cui è stata diagnosticata la Disfagia riscontrano molteplici difficoltà legate alla corretta e sufficiente idratazione. Questo accade poiché spesso non sono note le soluzioni esistenti che gli consentono di continuare ad idratarsi in sicurezza, anche in caso di disfagia. I professionisti della salute hanno un ruolo fondamentale nel supportare i pazienti nel loro percorso di conoscenza e gestione della Disfagia, fornendo indicazioni e consigli utili che possono migliorare la qualità di vita del paziente. La nuova guida Nestlé Health Science è pensata per offrire pratici consigli ai professionisti della salute sulla gestione della corretta idratazione nei pazienti con DISFAGIA, cercando di ridurre il rischio di disidratazione. Nello specifico scorrendo la guida è possibile approfondire alcuni temi come: assicurare un’idratazione in sicurezza, valutare il ruolo e l’uso degli addensanti per i liquidi e modificarne la consistenza. Sarà possibile, inoltre, approfondire la lettura della scala IDDSI e scoprire ricette di bevande addensate da consigliare ai pazienti. Vogliamo fornire risorse di valore che possano essere di aiuto e supporto per i professionisti della salute, nella cura dei pazienti affetti da DISFAGIA.
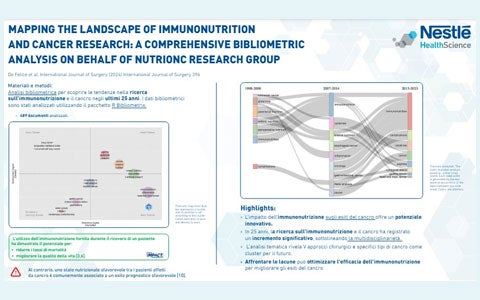
L’aumentata incidenza del cancro sta spingendo la ricerca di strade innovative per la prevenzione, il trattamento e i risultati migliorati. La convergenza tra nutrizione e modulazione del sistema immunitario, nota come immunonutrizione, è pronta ad agire come catalizzatore per un cambiamento nella ricerca e nella terapia del cancro. Scopri l’infografica di seguito

La nutrizione enterale Plant Based, rappresenta un'alternativa sicura e efficace, in grado di migliorare la salute e gli outcomes del paziente. Le diete a base vegetale hanno un ruolo fondamentale nella promozione della salute dell’intestino, dell’equilibrio del microbioma e sul benessere generale grazie alla presenza di fibre alimentari, antiossidanti e nutrienti essenziali.

Le proteine vegetali possono aiutare i pazienti per migliorarne la terapia nutrizionale e il successo terapeutico. Sono molte le aziende che inseriscono le proteine vegetali nelle formulazioni enterali, sia per una migliore digeribilità ma anche per la maggiore sostenibilità delle stesse. Compleat Plant Protein è una formula esclusiva: non contiene soia è a base di proteine dei piselli al 100% sapientemente miscelate al fine di ottenere un indice PDCAAS pari a 1 come la caseina.

La gestione delle patologie gastrointestinali croniche rappresenta una sfida costante sia per i professionisti della salute che per i pazienti a causa della loro origine multifattoriale e della variabilità dei sintomi ad essi associati. Se in passato era comune pensare che i sintomi associati ai disturbi gastrointestinali funzionali fossero causati da deficit di natura organica o funzionale, i successivi approfondimenti in materia di comunicazione intestino-cervello hanno evidenziato l’origine neurogastroenterica di tali sintomi. Dal 1990 la Rome Foundation ha sviluppato criteri diagnostici standardizzati, poi aggiornati nel corso del tempo, che hanno permesso di definire diagnosi, classificazione e prevalenza dei Disturbi Gastrointestinali Funzionali. Con i criteri di Roma IV del 2016 si è giunti ad una definizione positiva e non stigmatizzante di tali disturbi, oggi ridefiniti come Disturbi dell’interazione intestino-cervello (Disorders of gut-brain interactions (DGBI)). Uno studio condotto dalla Rome Foundation nel 2020 su scala internazionale e di ampia portata, ha stimato che oltre il 40% della popolazione mondiale presenta almeno un disturbo gastrointestinale funzionale. La sindrome dell'intestino irritabile (IBS) e la dispepsia funzionale (FD) rappresentano i disturbi che generano il maggior numero di consultazioni mediche da parte dei pazienti. Questa monografia fornisce gli strumenti per una profonda comprensione dei Disturbi dell’Interazione Intestino-Cervello (DGBI) e delle loro complessità biopsicosociali, esplorando gli aspetti essenziali per la comprensione di tali disturbi, nonché l'uso di approcci complementari non farmacologici nella loro gestione.

Le malattie infiammatorie croniche intestinali (MICI), come la malattia di Crohn, sono patologie croniche e complesse caratterizzate da infiammazione ricorrente in uno o più segmenti dell'intestino. I tassi di incidenza continuano ad aumentare, con un impatto su circa 150.000 individui in Italia, in particolare tra i giovani, in seguito ad una modificazione dei modelli alimentari nei paesi industrializzati. La nutrizione svolge un ruolo fondamentale nella regolazione del microbiota intestinale, mantenendo la funzionalità di barriera della mucosa e modulando le risposte immunitarie. La corretta terapia nutrizionale può esercitare il controllo sui processi infiammatori sottostanti le MICI. L’approccio nutrizionale può essere considerato una terapia, ma quale approccio utilizzare? La dieta di esclusione della malattia di Crohn (CDED) è accreditata scientificamente e combina una dieta equilibrata con un alimento a fini medici speciali appositamente formulato. La dieta offre una guida sugli alimenti pro-infiammatori da escludere mentre promuove l'assunzione di quelli con azione anti-infiammatoria. Scarica il ricettario dedicato ai pazienti in cui si possono trovare ricette e consigli in linea con la CDED.

Recenti studi clinici hanno valutato le applicazioni terapeutiche di specifici enzimi proteolitici (come tripsina, bromelina, ecc.) in caso di infezioni microbiche, infiammazioni ed edemi.
La terapia nutrizionale in chirurgia oncologica risulta fondamentale per ridurre le complicanze perioperatorie soprattutto in caso di tumori del tratto GI. In seguito a diversi meccanismi il cancro genera nel paziente uno stato di malnutrizione proteico-calorica, interferendo con l’immunocompetenza umorale e cellulare, con le funzioni tessutali e quelle riparative dell’organismo. La cosiddetta «sindrome anoressia-cachessia neoplastica», definita come perdita di peso maggiore del 10%, e caratterizzata da ridotto introito di cibo e infiammazione sistemica, è una condizione quindi frequentemente riscontrata nel paziente oncologico che può avere rilevanti conseguenze prognostiche negative. In presenza di una neoplasia e, soprattutto, quando è richiesto un intervento chirurgico a livello gastro-intestinale, un attento screening nutrizionale preoperatorio deve essere eseguito in tutti i pazienti al fine di identificare precocemente lo stato di malnutrizione e correggerlo prontamente. Esistono diversi strumenti di valutazione nutrizionale validati, quelli raccomandati e più utilizzati in oncologia sono: MUST, MNA-SF e NRF-2002. Nel seguente slide kit, il Dott. Delrio, specialista in chirurgia oncologica, illustra in dettaglio le relazioni tra tumori e alterazioni metaboliche che portano a malnutrizione, la relazione nutrizione e assetto immunologico e il supporto nutrizionale da prescrivere prima, durante e dopo un intervento di chirurgia oncologica.

La risposta proinfiammatoria legata all’insufficienza respiratoria acuta è associata a ipercatabolismo. L'aumentata intensità dei processi catabolici potrebbe portare a deficit nutrizionali anche significativi, rendendo necessario - nei pazienti in ventilazione assistita - un supporto nutrizionale per prevenire deficit cumulativi calorici, perdita di massa magra e relativo deterioramento della forza dei muscoli respiratori. L’insufficienza respiratoria acuta è associata ad aumento del catabolismo delle proteine e a un aumento del metabolismo dei carboidrati, in risposta allo stress derivante dal processo infettivo virale, con perdita di massa muscolare e iperglicemia. La contemporanea e pregressa presenza di ulteriori fattori aggravanti dell’insufficienza respiratoria, quali: Sarcopenia Età avanzata Malnutrizione calorico-proteica Osteopenia e osteoporosi Rende particolarmente a rischio i pazienti con BMI< 21 Kg/m2 e indice di massa magra< 14-17 Kg/m2. Il supporto nutrizionale durante la terapia intensiva è quindi di cruciale importanza e deve sempre essere personalizzato in relazione al fabbisogno proteico-calorico del singolo paziente. Di seguito, puoi consultare il Protocollo e il relativo Poster.
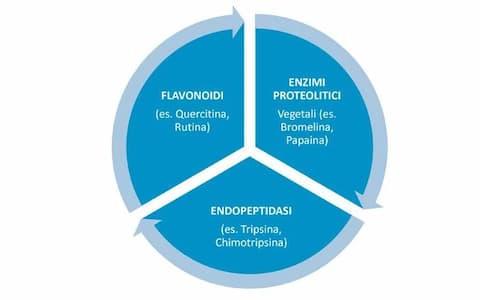
In questo slide kit si spiega come i flavonoidi e gli enzimi proteolitici vegetali e animali abbiano la capacità di moderare l’infiammazione e ridurre l’edema.

Una raccolta di 30 ricette sicure e nutrienti per la disfagia nei bambini con disabilità neuromotorie, nate dall'esperienza di un team tutto al femminile, per fornire un aiuto semplice e immediato nella quotidianità del cucinare per i propri figli con PCI.

Nel seguente protocollo vengono fornite indicazioni per valutare e gestire lo stato nutrizionale dei pazienti critici in età pediatrica, per aiutare i professionisti del settore sanitario a scegliere la formula enterale più adatta. L’omeostasi emodinamica, ventilatoria, endocrina e metabolica è l’impegno terapeutico nel paziente fragile critico. Questo richiede l’ottimizzazione del sistema cardio-circolatorio, polmonare sia come parenchima che come pompa, e del metabolismo idro-elettrolitico. Non meno importante è la valutazione dello stato nutrizionale, in quanto il suo miglioramento contribuisce alla stabilizzazione di tutti i parametri sopra indicati compresa una migliore neuro plasticità. Durante la fase critica di una malattia tutti gli organi e apparati presentano gravi disfunzioni, tra questi anche l’apparato gastroenterico. Questo causa un alterato assorbimento di nutrienti contribuendo al peggioramento dello stato critico. La nutrizione enterale precoce deve essere ritenuta essenziale in tutte le tipologie di pazienti ricoverati in UTI per i quali sarà doveroso scegliere la più appropriata, "su misura" e in sinergia con le altre terapie, migliorando l’outcome del paziente fragile.

La progressiva perdita di massa magra porta a più lento recupero funzionale del paziente. L’inattività o l’allettamento causano, oltre a uno stato di malnutrizione, una diminuzione della sintesi di proteine muscolari. È stato stimato che dopo 10 giorni di ricovero ed allettamento, i pazienti ospedalizzati più fragili, come gli anziani, possono presentare una diminuzione fino al 30% della sintesi di massa muscolare e malnutrizione nel 20-50% dei soggetti ricoverati. Nel seguente Protocollo vengono fornite indicazioni sulla terapia nutrizionale da adottare durante tutte le fasi della ospedalizzazione e della convalescenza. Il comparto proteico è quindi quello maggiormente soggetto a rapida deplezione rispetto a quello adiposo, con le seguenti conseguenze: diminuzione delle capacità respiratorie debolezza e ridotta funzionalità motoria con rallentato decorso riabilitativo ipotrofia e fragilità dei tessuti e predisposizione all’insorgenza di lesioni da pressione immunodepressione E’ quindi di primaria importanza ripristinare la massa magra e le condizioni di nutrizione di questa tipologia di paziente con un’adeguata terapia nutrizionale Nel Protocollo di dietoterapia orale nei pazienti post-ICU o in ospedalizzazione prolungata, di seguito scaricabile, puoi trovare molte informazioni utili sulle necessità nutrizionali e la tipologia di formule indicate per la terapia nutrizionale da adottare nel paziente ospedalizzato o in convalescenza.

L’immunonutrizione è il risultato dell’integrazione tra i campi eterogenei dell’immunologia e della nutrizione. Si sono susseguite nel tempo varie definizioni del termine immunomodulazione, la più recente è quella di O. Chow del 2014 che così spiega in cosa consiste: «Utilizzo di specifici nutrienti nel tentativo di modulare il sistema immunitario, con l’obiettivo di ottenere benefici clinici nel trattamento di una condizione patologica». Gli immunonutrienti sono quindi dei substrati nutrizionali che, aggiunti in specifici dosaggi alle miscele per la nutrizione enterale, svolgono un effetto fra loro additivo e sono in grado di modulare la risposta immunitaria e infiammatoria. In particolare, le formulazioni nutrizionali arricchite con la tripletta di nutrienti costituta da L-ARGININA, NUCLEOTIDI e ACIDI GRASSI OMEGA-3 sono attualmente quelle che hanno maggiormente dimostrato possedere tali proprietà, tramite studi clinici pubblicati sulle riviste scientifiche internazionali. Il seguente slide kit del Dott. F. Valoriani spiega in dettaglio i molteplici e diversificati meccanismi d’azione, i setting clinici di applicazione, il timing e le modalità di somministrazione delle sostanze immunomodulanti.

Distinguere il tipo di disfagia, conoscerne i sintomi e le cause, valutarne il rischio attraverso esami obiettivi, sono passaggi fondamentali per una diagnosi precoce di questa condizione clinica, al fine di contenerne le possibili complicanze. La disfagia ha un elevato impatto sociale, sanitario ed economico. Una gestione inadeguata del paziente disfagico porta a gravi conseguenze, come malnutrizione, disidratazione, polmoniti, declino funzionale, ecc. Nella seguente presentazione, il Dottor Ubaldi spiega quando sospettare la disfagia, come svolgere l’esame obiettivo e verso quale iter diagnostico e gestionale indirizzare il paziente a rischio disfagia. Tra i temi trattati: come distinguere le forme di disfagia, i sintomi da non confondere, le principali cause, ecc. Questi i temi trattati: Definizione di disfagia L’importanza della diagnosi precoce Come distinguere le due forme di disfagia I sintomi da non confondere con disfagia Principali cause della disfagia orofaringea Farmaci che possono causare disfagia Quando sospettare la disfagia L’esame obiettivo Valutazione del rischio disfagia L’iter diagnostico del paziente a rischio Valutazione dello stato nutrizionale e rischio “fragilità” Iter gestionale iniziale in caso di sospetta disfagia

Gli studi clinici dimostrano che l'immunonutrizione, parte integrante della stategia ERAS, somministrata nel periodo pre- e post-intervento, migliora gli outcome del paziente anche in presenza di malnutrizione. Le complicanze postoperatorie hanno un impatto notevole sulla sopravvivenza del malato oncologico sottoposto a chirurgia maggiore. Oggi la chirurgia mini-invasiva, nonostante sia ancora applicata limitatamente, sta modificando sostanzialmente la situazione, riducendo il tasso di complicanze legate alle larghe incisioni e anche la durata della degenza postoperatoria. In questo scenario, la strategia ERAS - Enhanced Recovery After Surgery, che coinvolge molteplici figure professionali, prevede un’attenta valutazione di specifici aspetti legati al periodo peri-operatorio. In particolare, recenti review e meta-analisi evidenziano come l’immunonutrizione (IMN) pre e post-operatoria, con l’obiettivo di ridurre l’impatto sul sistema immunitario, consenta al paziente un ritorno più rapido al percorso integrato di trattamento oncologico e un veloce recupero delle attività sociali e lavorative post-chirurgia. L’immunonutrizione, nell’ambito delle strategie di supporto al paziente malnutrito e dei protocolli di riabilitazione peri-operatoria, svolge in definitiva un ruolo cruciale per migliorare gli outcome e ridurre le complicanze post-chirurgia ocologica. Nel seguente slide kit, il Dott. Paolo Delrio, Direttore del Dipartimento di Oncologia Chirurgica Addominale - Istituto Nazionale dei Tumori, IRCCS “G. Pascale” di Napoli, mette in luce molti aspetti riguardanti l'immunutrizione, emersi dalla recente letteratura scientifica.

Modulari, completi, arricchiti: i supplementi nutrizionali sono di diverse tipologie per potersi adattare alle differenti problematiche del paziente. Scopri di più sui dati della letteratura scientifica. Quando parliamo di terapia nutrizionale ci riferiamo a 3 principali opzioni terapeutiche: il counseling nutrizionale; i supplementi nutrizionali orali; la nutrizione artificiale. La pianificazione e le strategie nutrizionali da adottare nel paziente oncologico prevedono un’attenta calibrazione tra le suddette opzioni, da parte del team di clinici e nutrizionisti, sulla base delle sue specifiche condizioni cliniche e dello stato nutrizionale. In linea generale, dall’analisi della letteratura scientifica emerge che l’indicazione ad attivare una supplementazione orale (ONS) si configura come un trattamento in «add on» al counseling nutrizionale, qualora questo non dovesse risultare efficace nel garantire la copertura dei fabbisogni nutrizionali stimati per il paziente. Se, al contrario, l’approccio combinato fra counseling nutrizionale e ONS garantisse meno del 50-60% dei fabbisogni giornalieri stimati per lo specifico paziente, in questo caso sarà necessario valutare la nutrizione artificiale. Prosegui nella lettura del seguente slide kit, se ti interessa conoscere i dettagli riguardo efficacia, appropriatezza e compliance della supplementazione orale.
La radioterapia può determinare diversi effetti indesiderati, ma le reazioni al trattamento variano da una persona all’altra e in funzione della zona irradiata. È quindi difficile prevedere esattamente come si reagirà al trattamento. La disfagia è un disturbo molto diffuso nella popolazione generale: basti pensare che nel corso della vita una persona su 17 sviluppa una forma di disfagia. In particolare, nel 2011 è stato stimato nel Regno Unito un tasso di prevalenza dell'11%. L'incidenza della disfagia nei pazienti sottoposti a radioterapia per tumori test-collo o al torace può arrivare fino al 75%. Alcuni pazienti accusano solo effetti avversi lievi, spesso transitori, altri effetti collaterali più severi, talora prolungati. La maggior parte degli effetti avversi della radioterapia scompare gradualmente alla conclusione del ciclo di trattamento. Astenia: la sensazione di stanchezza generale può persistere per alcuni mesi anche dopo la conclusione del trattamento. Alterazione dei parametri ematici: la radioterapia può deprimere la funzione midollare, da tenere sotto controllo con esami del sangue periodici (emocromo). Nello slide kit un approfondimento sui problemi di disfagia correlati a radioterapia e qualche consiglio pratico in caso di irradiazione testa-collo.

Un’adeguata gestione della disfagia riduce il rischio di complicanze: le Linee Guida FLI sono destinate a chiunque assista i pazienti disfagici adulti.
Slide kit interattivo - Caratteristiche, punteggi e interpretazione di test e questionari di cui si avvale il logopedista per la valutazione periodica del paziente disfagico. È fondamentale identificare precocemente i pazienti a rischio disfagia per evitare complicanze nutrizionali e respiratorie che, a lungo andare, potrebbero diventare anche molto gravi. La valutazione delle difficoltà di deglutizione richiede il lavoro di un di un team multidisciplinare di professionisti, tra cui il logopedista è la figura chiamata in causa a seguire il paziente fin dalla sua iniziale presa in cura. Nel seguente slide kit interattivo, in esclusiva per gli Operatori Sanitari, vengono esaminati in dettaglio tutti i principali test che il logopedista somministra periodicamente al paziente per valutare l’andamento della disfagia e l’efficacia dei trattamenti nutrizionali adottati.
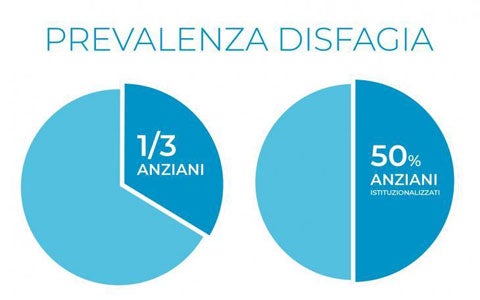
Si stima che la disfagia orofaringea colpisca circa il 13% della popolazione dopo i 65 anni d’età e che 1 persona su 17 ne soffra prima o poi nel corso della vita.
Slide kit interattivo - Screening precoce e counseling nutrizionali riducono i rischi di malnutrizione e disidratazione nel paziente disfagico grazie a indicazioni di consistenze, posture e supplementi personalizzati. È frequente il riscontro di disfagia nei pazienti colpiti da ictus o dopo un intervento chirurgico o terapia intensiva. Il riconoscimento precoce delle difficoltà deglutitorie è fondamentale per evitare rischi come: polmoniti ab ingestis, malnutrizione e disidratazione. L’iter diagnostico terapeutico parte da un’accurata raccolta dell’anamnesi e dall’esame obiettivo e il logopedista è coinvolto in tutte le fasi di presa in carico del paziente disfagico. Il trattamento riabilitativo, in particolare, è mirato a ristabilire la deglutizione funzionale tramite il ricorso ad apposite tecniche rieducative e strategie compensatorie. Infine, il counseling nutrizionale permette di supportare e monitorare la nutrizione del soggetto con disfagia, nonché i suoi caregiver, permettendo il mantenimento o il recupero del peso e della forza muscolare utilizzando un’opportuna e personalizzata supplementazione nutrizionale e pasti a consistenza modificata. Scopri nel seguente slide kit interattivo tutti i passaggi più strategici.

Nelle malattie croniche con degenerazioni neurologiche progressive la disfagia può esordire in diversi momenti per poi evolvere anch’essa cronicamente e richiedere un'adeguata terapia nutrizionale orale e/o artificiale. Le patologie neurologiche, come la malattia di Parkinson e le varie forme di demenze, sono caratterizzate da un deterioramento progressivo cronico delle funzioni neuro-motorie e/o cognitive che porta sempre a diversi gradi di disfagia. Tra le complicanze nutrizionali tipiche in questi pazienti, che vanno costantemente monitorate sia al momento della diagnosi sia durante i successivi controlli trimestrali, vi sono la malnutrizione e la disidratazione. Successivamente alla fase di screening, per garantire la sopravvivenza abbinata alla migliore qualità di vita, è necessario pianificare l’opportuna strategia di supplementazione orale o se e quando ricorrere alla nutrizione enterale. Nella seguente presentazione il dottor Sergio Riso, specialista in Scienza dell’Alimentazione e Dietetica all’AOU «Maggiore della Carità» di Novara, descrive tutte le fasi necessarie per l’identificazione e il trattamento delle problematiche nutrizionali nelle disfagie cronico-progressive.

Un scheda da dare al paziente per ricordare i principali segnali che, se si presentano spesso durante o subito dopo i pasti, indicano quando è il caso di rivolgersi al medico.
La disfagia in età pediatrica può manifestarsi con diversa intensità: da forme molto lievi, come in quelle caratterizzate dalla persistenza della deglutizione infantile, a forme molto gravi causate ad esempio da malattie neurologiche. Le modalità deglutitorie si modificano durante la vita dell’individuo passando da: fetofagia (nel feto), pedofagia (0-12 anni), deglutizione dell’età adulta fino alla presbifagia tipica dell’anziano. Nella seguente presentazione, il Dott. Spadola Bisetti descrive come cambiano i movimenti deglutitori durante lo sviluppo del feto nell’utero materno per poi passare a spiegare cosa avviene durante la crescita del neonato e poi del bambino in cui si assiste allo sviluppo motorio e al cambiamento dei riflessi e di tutto il distretto oro-faringeo. In seguito a tutte queste modifiche che avvengono nel corso del tempo anche il meccanismo della deglutizione e della masticazione cambiano, compaiono i denti prima decidui, poi sostituiti da quelli definitivi dell’età adulta. Nelle slide finali lo specialista in foniatria e otorinolaringoiatria, introduce il tema della disfagia infantile fornendo qualche dato epidemiologico ed elencare le cause anatomiche e funzionai che possono causare disturbi più o meno gravi di deglutizione nei bambini.
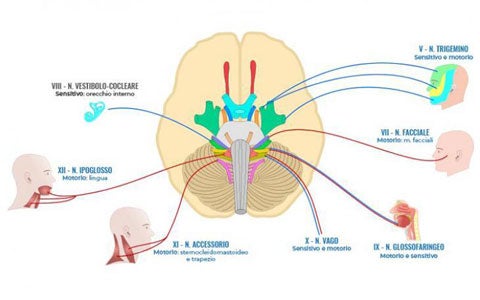
Per capire quali alterazioni possono intervenire nel corso della deglutizione è necessario conoscere i meccanismi fisiologici di questo complesso processo. Il processo della deglutizione, che consente a cibo e liquidi di transitare dalla bocca fino allo stomaco, dove ha luogo la funzione digestiva, è gestito da sei dei dodici nervi cranici che innervano la testa e parte del collo e delle spalle. Durante le diverse fasi che ci permettono di inghiottire il cibo, tramite azioni volontarie e riflesse, vengono attivati ben 55 muscoli, 2 radici cervicali, un’area motoria primaria sensitiva e un’area motoria supplementare e prefrontale. Nella seguente infografica, vengono schematizzate le proprietà sensitive e motorie dei 12 nervi cranici. Cliccando sui nervi coinvolti nella deglutizione troverai, inoltre, i dettagli della struttura corporea stimolata in ogni fase e l’attività che ne consegue.

Sono diversi i farmaci che inducono disfagia direttamente o indirettamente: è importante tenere presente questo effetto secondario quando si prescrive una terapia, soprattutto a un paziente anziano o con preesistenti problemi di deglutizione. Molti farmaci di uso comune, da somministrare per os, come alcuni antipertensivi, ansiolitici, antidepressivi, antinfiammatori, analgesici, ecc. possono provocare, tra gli effetti collaterali, secchezza delle fauci (xerostomia), inibizione della muscolatura liscia coinvolta nella deglutizione, depressione del sistema nervoso centrale o direttamente disfagia. Conoscere questi farmaci è importante, soprattutto quando si deve gestire un paziente che ha già difficoltà di deglutizione, è anziano e/o con comorbidità e/o con politerapia. Abbiamo preparato una tabella, da utilizzare durante la pratica clinica e/o ambulatoriale, dove sono elencati per classe terapeutica i principali farmaci da prescrivere con cautela nei soggetti che soffrono o sono a rischio disfagia.
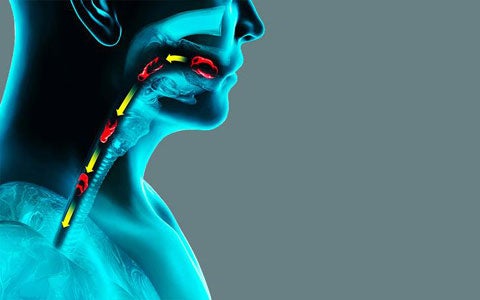
La cannula tracheostomica è un presidio medico-chirurgico che viene posizionato direttamente in trachea attraverso un'apertura chirurgica per supportare la respirazione nei pazienti che necessitano di assistenza respiratoria per tempi prolungati. Questa scheda spiega le caratteristiche delle diverse cannule e le precauzioni da utilizzare durante l’igiene e i pasti del paziente.

Valutazione della capacità di deglutizione del paziente. Il test EAT-10 è un questionario validato scientificamente che permette di valutare precocemente i tuoi pazienti a rischio disfagia, prima che la condizione clinica porti a manifestazioni e complicazioni più evidenti e gravi. Il questionario può essere compilato, in modo facile e rapido, anche direttamente dal paziente o da chi se ne prende cura. Il tuo intervento - o quello di altro personale sanitario specializzato - sarà necessario per la corretta valutazione dei risultati e per consigliare le prime strategie nutrizionali da adottare per mangiare in sicurezza e/o l’eventuale successiva visita specialistica foniatrica per la diagnosi finale.
Dopo una precisa diagnosi deglutologica, la dieta del paziente disfagico deve essere personalizzata per potere calorico e nutritivo, caratteristiche reologiche, sapore e preparazione. Nel trattamento rimediativo/compensativo del paziente disfagico, un ruolo fondamentale è svolto dalla preparazione dei cibi per portarli a caratteristiche di densità, viscosità, omogeneità, compattezza e appetibilità adeguate alla tipologia di disfagia rilevata. Tali provvedimenti dovranno essere seguiti dal paziente o solo temporaneamente, in fase riabilitativa, o permanentemente fino a un’eventuale modifica delle condizioni cliniche. Una volta determinate le caratteristiche reologiche adeguate per i cibi di un determinato paziente, il nutrizionista potrà su queste costruire un programma di apporto nutrizionale adatto e personalizzato. Bisogna inoltre tenere in considerazione che l’atto deglutitorio può interessare non solo il cibo ma anche sostanze senza valore nutrizionale (es: gomma da masticare, tabacco), saliva e muco, farmaci. Nella trattazione, per semplicità, definiremo il tutto con i termini di «cibo» e «bolo».

In questo slide kit il Dott. Sergio Riso approfondisce epidemiologia e prevalenza dei problemi nutrizionali nei casi di infezione da COVID-19. La malnutrizione calorico-proteica, caratterizzata dalla presenza di sarcopenia, disfunzioni immunitarie, infiammazione e deficit di micronutrienti, rappresenta un fattore predisponente ad un peggior outcome nel soggetto anziano con infezione da COVID-19. I sintomi dell’infezione impattano infatti sullo stato nutrizionale, senza contare che tra le cause di malnutrizione post-infezione c’è anche la disfagia postintubazione. La malnutrizione calorico-proteica e l’inattività fisica contribuiscono in generale allo sviluppo della debolezza muscolare acquisita in terapia intensiva, soprattutto attraverso la perdita di massa muscolare e forza/funzione. Nel seguente slide kit, il Dott. Sergio Riso sottolinea che un tempestivo ed adeguato intervento nutrizionale in ogni setting (ospedale e domicilio) e nelle varie modalità (dieta fortificata, dieta di consistenza modificata, ONS, NE, NP) permette di contrastare e trattare la malnutrizione calorico-proteica e la sarcopenia, migliorando l’outcome clinico e la qualità di vita del paziente colpito d COVID-19.

Tramite appositi compensi posturali, manovre deglutitorie e protocolli dietetici, il logopedista può rieducare a deglutire in modo fisiologico e/o funzionale. Una volta eseguite le opportune valutazioni logopediche sul paziente con disfagia, è necessario stabilire il piano riabilitativo utile a prevenire le possibili complicanze (come aspirazioni nell’albero respiratorio, malnutrizione, disidratazione), e ripristinare la funzione deglutitoria necessaria all’alimentazione per os e per migliorare la qualità della vita del paziente. Per raggiungere questi obiettivi, il logopedista durante il periodo riabilitativo insegna ad adottare determinate posture di compenso e manovre che aiutano il paziente a deglutire in sicurezza e fornisce consigli su come modificare le caratteristiche reologiche del bolo alimentare, prescritte dagli Specialisti (foniatra, nutrizionista, ecc.) in base alla gravità della disfagia. La riabilitazione logopedica comprende anche esercizi che hanno risvolti più a lungo termine sulla nutrizione che prevedono: stimolazioni sensoriali, rinforzo muscolare dei distretti interessati, modificazione dei riflessi. Nel seguente slide kit dettagli sulle tecniche riabilitative della disfagia, sui protocolli dietetici e anche sul counseling al paziente, ai familiari e ai caregiver.
La disfagia esofagea è meno diffusa di quella orofaringea, soprattutto negli anziani. Le cause principali della disfagia esofagea possono essere di tipo strutturale o motorio, dovute a patologie o lesioni a livello dell’esofago e del mediastino. In presenza di sospetta disfagia esofagea (bassa) bisogna analizzare attentamente i sintomi e la storia clinica del paziente in modo da poter decidere se i disordini sono di tipo strutturale o motorio. In questa presentazione il Dottor Ubaldi, oltre a distinguere le cause più comuni di questo tipo di disfagia da quelle più rare, fornisce dettagli riguardo a: diagnosi differenziale corretto approccio diagnostico nella disfagia esofagea non investigata gestione della problematica possibili opzioni terapeutiche.

La World Gastroenterology Organization (WGO) fornisce una serie di opzioni diagnostiche, terapeutiche e gestionali per affrontare i rischi e la malattia, in base alle informazioni disponibili al medico.
L'approccio logopedico è fondamentale durante tutte le fasi della presa in carico del paziente disfagico. Il ruolo del logopedista è importante in tutte le fasi necessarie a prevenzione, cura e riabilitazione del paziente disfagico, sia in fase di ricovero sia a livello di assistenza domiciliare. L’approccio logopedico durante la presa in carico di un paziente adulto con disfagia comporta un attento e specifico inquadramento del paziente. Si inizia con la raccolta dell’anamnesi, per proseguire con specifiche valutazioni non strumentali ed esami strumentali, analizzati in sinergia con altri specialisti (Foniatra, otorinolaringoiatra, neurologo, ecc.). Il logopedista valuta inoltre le modalità nutrizionali del paziente, il livello di coordinazione tra respirazione, apnea e deglutizione, la presenza di tosse riflessa e volontaria, al fine di ridurre i possibili rischi di aspirazione e altre complicanze della disfagia, quali malnutrizione e disidratazione. Le seguenti slide descrivono in dettaglio tutte le valutazioni logopediche previste in caso di disfagia nell’adulto.

Il caso di un paziente con complicanze tardive da trattamento chemio-radioterapico per tumore dell’orofaringe. Paziente di 57 anni, guarito da un tumore HNC (head and neck cancer) trattato con radio-chemioterapia 9 anni prima, si presenta per un controllo manifestando da alcuni mesi difficoltà di deglutizione, con episodio di polmonite da aspirazione, oltre a perdita di peso non volontaria. Quali valutazioni e approfondimenti clinici è necessario eseguire prima di pianificare gli opportuni trattamenti nutrizionali e riabilitativi? Come e quando bisogna calibrare le terapie tramite visite di follow up pianificate? Verifica le tue risposte con il seguente caso clinico interattivo.
Una guida per il riconoscimento precoce della disfagia e delle problematiche associate, con consigli pratici per il paziente e il suo caregiver. Il seguente vademecum è diviso in due parti: la prima è dedicata ai Professionisti Sanitari e riepiloga i punti chiave da prendere in considerazione al primo sospetto di trovarsi di fronte un paziente che soffra di problematiche deglutitorie. Quali indagini effettuare tempestivamente, quali domande chiave porre al paziente, gli esami e i primi test per la valutazione del rischio di malnutrizione e l’eventuale necessità di prescrivere indagini più approfondite e/o visite specialistiche. La corretta gestione del paziente disfagico richiede infatti, nei casi più gravi o quando il soggetto non è autosufficiente, l’intervento di team multi-disciplinare composto da foniatra, logopedista, fisiatra, nutrizionisti, ecc. Per la gestione quotidiana dei pasti è essenziale, inoltre, istruire adeguatamente i familiari e/o il caregiver ai quali è dedicata la seconda parte del vademecum che mette a disposizione una breve guida pratica per la gestione domiciliare del paziente con disfagia da consegnare direttamente proprio a loro.
In queste slide vengono affrontati e analizzati i punti chiave della deglutizione e delle problematiche associate.

Il riconoscimento precoce della disfagia, soprattutto orofaringea, è essenziale per effettuare una serie di interventi volti a ridurre le complicanze, anche gravi, che possono derivare dal disturbo deglutitorio. In questo articolo gli Autori analizzano tutto il percorso di screening che dovrebbe effettuare un paziente con sospetto di disfagia e quali specialisti sono man mano coinvolti: a partire dal medico di medicina generale, al foniatra e all’otorinolaringoiatra, fino al gastroenterologo, radiologo, neurologo, dietologo, logopedista, oncologi. Solo un team interdisciplinare può inquadrare con precisione l’origine del disturbo e definire i trattamenti nutrizionali, riabilitativi e/o terapeutici più adatti ai diversi pazienti.

Il programma riabilitativo da attuare in caso di disfagia deve essere personalizzato, definire le aree di intervento, gli obiettivi a breve termine, i tempi e le modalità di erogazione degli interventi e stabilire quali Specialisti coinvolgere. Nei casi in cui non sia possibile attuare alcuna terapia medica o chirurgica per risolvere il deficit deglutitorio, la riabilitazione logopedica costituisce uno degli elementi fondamentali per gestire il paziente disfagico. Nel seguente slide kit, il dott. Spadola Bisetti definisce i requisiti minimi per la presa in carico riabilitativa del paziente e definisce gli strumenti riabilitativi a disposizione del logopedista, previa valutazione foniatrica.
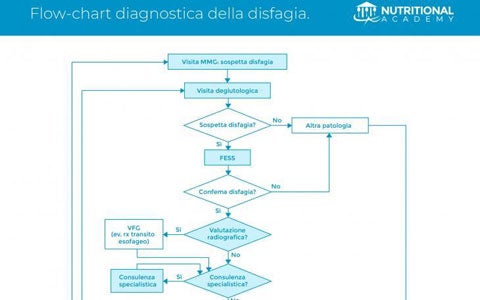
L’iter diagnostico in caso di sospetta disfagia parte dalle prime valutazioni del Medico di Medicina Generale. Il percorso diagnostico della disfagia coinvolge una serie di specialisti: a partire dal medico di medicina generale, per passare poi, se il rischio di disfagia è alto, al foniatra e all’otorinolaringoiatra, coinvolgendo eventualmente anche gastroenterologo, radiologo, neurologo, dietologo, logopedista, oncologo. L’algoritmo che vi proponiamo è tratto dall’articolo di Spadola Bisetti e Mastronuzzi pubblicato sulla rivista della SIMMG. In particolare, gli Autori analizzano tutto il percorso di screening a cui dovrebbe essere sottoposto un paziente con sospetto di disfagia. Solo un team interdisciplinare può inquadrare con precisione l’origine del disturbo della deglutizione e definire i trattamenti nutrizionali, riabilitativi e/o terapeutici più adatti ai diversi pazienti.
Le più significative cause di disfagia secondo l’American Gastroenterological Society e le WGO Global Guidelines.

Slide kit interattivo - I benefici e le indicazioni della somministrazione in bolo rispetto a quella continua nel bambino con paralisi cerebrale. Obiettivo primario del ricorso alla nutrizione enterale è garantire il corretto apporto energetico e nutrizionale al paziente, migliorando contemporaneamente il benessere e la qualità di vita del bambino e anche dei suoi familiari/caregiver. Il team multidisciplinare che assiste un paziente pediatrico con danno cerebrale deve sempre tenere ben presente questa premessa fondamentale. La strategia nutrizionale che ne deriva parte con i fondamentali monitoraggi periodici, e una volta deciso il passaggio alla nutrizione enterale, integrativa o completa, si deve scegliere il metodo di somministrazione e la tipologia di formula più indicate per le condizioni cliniche di ogni singolo paziente.
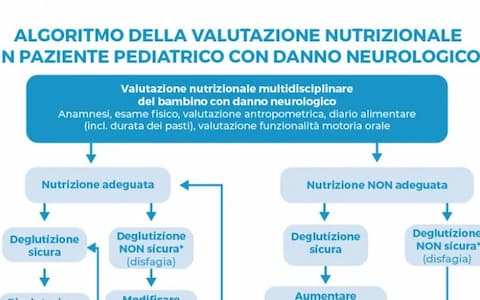
I bambini con problemi neurologici presentano vari livelli di disfagia e problemi di alimentazione. Ne deriva uno stato nutrizionale alterato conseguente a un insufficiente apporto di calorie. La manifestazione frequente di reflusso gastroesofageo e di infezioni delle vie respiratorie dovute a broncoaspirazione rappresentano, inoltre, fattori che contribuiscono a deteriorare lo stato nutrizionale del paziente. Per meglio valutare lo stato nutrizionale del soggetto con problemi neuromotori - conseguenti a paralisi cerebrale infantile (PCI) -, il Working Group della Società Europea di Gastroenterologia, Epatologia e Nutrizione (ESPGHAN), costituito da Specialisti internazionali in pediatria e gastroenterologia pediatrica, ha definito nel 2017 un algoritmo per la Valutazione nutrizionale multidisciplinare del paziente pediatrico con danno neurologico. Mod da Linee guida 2017 della Società Europea di Gastroenterologia, Epatologia e Nutrizione (ESPGHAN)

Il Position Paper realizzato dal Dysphagia Working Group è costituito da 12 sezioni che prendono in considerazione tutti gli aspetti della gestione clinica della disfagia orofaringea nell’anziano.

I pazienti con più patologie croniche hanno un maggiore rischio di andare incontro ad outcome negativi. La gestione e il trattamento di quelli che sono oggi definiti “pazienti complessi” nonché fragili, richiede l’intervento di molteplici figure professionali specialistiche, con una gestione integrata che utilizzi un approccio e dei trattamenti personalizzati. Il miglioramento delle condizioni socio-sanitarie, l’aumento della sopravvivenza a condizioni cliniche un tempo fatali e l’invecchiamento della popolazione hanno portato a un progressivo aumento delle malattie ad andamento cronico, spesso presenti contemporaneamente nello stesso soggetto. Il percorso di diagnosi, cura e gestione del paziente disfagico complesso, non deve considerare ogni singola malattia presente come se fosse isolata, ma considerare il soggetto nella sua interezza. Per fare questo, bisogna utilizzare un approccio che tenga presente contemporaneamente le condizioni fisiche, psicologiche e sociali del malato, il suo stato familiare, gli eventuali care-giver e tutta una serie di variabili mirate a identificare le priorità di cura e a pianificare una strategia terapeutica, nutrizionale e assistenziale multiprofessionale e personalizzata. Il caso clinico proposto dal Dott. Riso, esposto nello slide kit sottostante, riguarda una donna anziana in politerapia che si presenta al pronto soccorso con febbricola e vomito dopo assunzione di cibo.

La disfagia è una condizione secondaria a diverse malattie. L'approccio terapeutico deve puntare necessariamente all’ottimizzazione del trattamento della patologia che ne è la causa primaria. A parte alcuni rari casi, il trattamento della maggior parte dei pazienti disfagici comprende tecniche di riabilitazione e di modifica di cibi e/o liquidi, in modo da permettere una equilibrata e sicura alimentazione. Se la gravità della disfagia è tale da non consentire la normale nutrizione orale, bisogna ricorrere a quella enterale o parenterale. La gestione terapeutica varia se la disfagia è causata da un evento acuto (es. trattamento chirurgico di una neoplasia) o da una patologia cronica stabile o da un disturbo neurologico progressivo. Nell’ambito delle cure primarie, il Medico di Medicina generale gestisce, in genere, i pazienti con disfagia dopo la dimissione o in caso di una malattia cronica progressiva. Gli obiettivi primari del trattamento della disfagia devono essere: Fornire un corretto e sicuro apporto nutrizionale e idratazione del paziente coinvolgendo anche familiari e caregiver Consigliare tecniche per garantire una deglutizione sicura ed efficace Ridurre al minimo le complicazioni polmonari da aspirazione Migliorare il più possibile la qualità di vita del paziente che include anche l’adeguato livello d’assistenza. Per raggiungere tutti gli obiettivi è necessario l’intervento di diverse figure professionali con competenze diverse, cioè di un approccio multidisciplinare che consideri stato di salute, condizioni economico-sociali, livello culturale, motivazioni del paziente e dei familiari. All’interno di questo team resta comunque cruciale il ruolo del MMG per controllare e migliorare costantemente lo stato di salute del paziente.
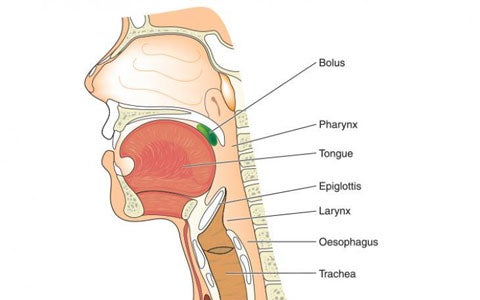
La deglutizione è un atto fisiologico molto articolato che prevede movimenti volontari e riflessi. Sono i nervi cranici che controllano i molteplici muscoli che consentono la progressione del bolo alimentare dal cavo orale fino allo stomaco. Lo studio delle diverse fasi della deglutizione è stato possibile grazie allo sviluppo di tecniche radiologiche di videofluorografia ed è talmente articolato e complesso che ha portato negli anni '80 alla definizione di una vera e propria scienza, la "Deglutologia". Nel seguente slide kit, il Dottor Spadola Bisetti illustra le caratteristiche delle sette fasi della deglutizione, spiegando la complessità del controllo nervoso che sovraintende al processo e infine analizza le cause della presbifagia, cioè la modalità deglutitoria connessa al fisiologico e graduale invecchiamento dell'individuo.
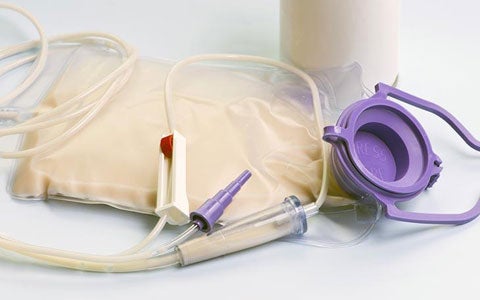
In questo slide kit del Dott Ubaldi, Specialista in Gastroenterologia e Scienza dell’Alimentazione, si affrontano vari aspetti legati alla Nutrizione Enterale Domiciliare (NED). Vediamo quando è raccomandata, quali patologie la richiedono, quali sono i su Negli ultimi anni si è verificato un progressivo aumento dei pazienti che necessitano di Nutrizione Artificiale Domiciliare (NAD). La Nutrizione Enterale Domiciliare (NED) viene utilizzata nella maggior parte dei pazienti in NAD, essendo la nutrizione parenterale soggetta a precise indicazioni. È prevedibile un ulteriore incremento dei pazienti che necessitano di NED per il progressivo invecchiamento della popolazione, con il conseguente aumento di malattie cerebrali degenerative e vascolari, le principali patologie che richiedono NED. La NED va considerata come terapia salvavita in quanto capace di migliorare decorso clinico, morbilità, mortalità e qualità della vita dei pazienti malnutriti, oltre ad essere valida in termini di costo/efficacia. Sempre più spesso viene richiesta una NED da parte dei medici del territorio e tutte le linee guida internazionali ribadiscono la necessità di un Team multidisciplinare capace di gestire la NED dalla fase inziale al follow-up domiciliare. È strategico, ai fini assistenziali del paziente in NED, la stretta collaborazione tra team nutrizionale e le figure professionali del territorio, a partire dal medico curante. Sono anche raccomandati interventi educazionali rivolti a tutti i professionisti della salute coinvolti nell’assistenza al paziente in NED, oltre alla formazione di familiari e caregiver, ed è necessario che in modo omogeneo, su tutto il territorio nazionale, sia disponibile un programma di NED con standard elevati di qualità. Approfondisce il tema il Dott Enzo Ubaldi nel seguente slide kit.

La paralisi cerebrale (PC) è la più comune causa di disabilità motoria nell’infanzia. La condizione permane per tutta la vita del soggetto colpito, ma è non immutabile grazie alla neuroplasticità del cervello. Comprende una serie di alterazioni del movimento e della coordinazione, a cui spesso di associano forme di epilessia, disturbi sensoriali, cognitivi e del linguaggio, causate da lesioni nel sistema nervoso centrale che si verificano durante il periodo pre-, peri- o post-natale. Nella sottostante infografica sono riportati alcuni dati epidemiologici in Italia e nel mondo e la classificazione della PC in base alle caratteristiche del movimento e alla gravità del deficit motorio.

Risultati positivi in paziente con ritardo psico-motorio, grazie a nutrizione enterale precoce e passaggio a una formula completa con alimenti veri omogeneizzati e ricca di MCT (trigliceridi a media catena). Bambina nata prematura, presenta paralisi cerebrale infantile che ha portato a: ritardo psico-motorio, disfagia e deficit visivo. Le difficoltà della paziente a nutrirsi per os hanno richiesto il ricorso immediato alla nutrizione artificiale. La nutrizione postnatale è un fattore di rischio cruciale del deficit di crescita per cui, come dimostrato da questo caso, è importante abbinare, prima possibile, alla nutrizione per os quella enterale con una formula personalizzata sul piccolo paziente che permetta di migliorare lo stato nutrizionale e la tolleranza. Va, inoltre, considerato che il ritardo della crescita extrauterina è variabile, ma non irrilevante nei bambini pretermine (si manifesta nel 43-97% dei casi) ed è associato, a sua volta, ad aumentato rischio di outcome neurocognitivo peggiore. Nelle seguenti slide, i dettagli su strategie ed esiti nutrizionali che hanno permesso di migliorare l’andamento della crescita nella piccola paziente.

I periodici monitoraggi e il ricorso a specifiche strategie nutrizionali permettono di tenere sotto controllo lo stato nutrizionale di bambini con stato clinico complesso. I bambini con deficit neurologici sono ad alto rischio di manifestare gravi problemi alimentari e nutrizionali, come evidenziato dall’Oxford Feedind Study (Sullivan PB, 2010). Per questa tipologia di pazienti il management nutrizionale non può essere limitato alla valutazione del peso e/o della plica tricipitale, ma deve comprendere un approccio «Proactive» che, oltre alle opportune valutazioni e interventi nutrizionali, preveda il monitoraggio almeno annuale dei macronutrienti, minerali e vitamine essenziali per la crescita e di cui i bambini con PCI sono spesso carenti anche quando alimentati esclusivamente per via enterale. Nel seguente slide kit le raccomandazioni ESPGHAN, i fabbisogni giornalieri, le supplementazioni nutrizionali necessarie e i range di normalità da garantire ai bambini con danni neurologici.

La realtà italiana, le evidenze e le eventuali problematiche. Le evidenze cliniche indicano che l’utilizzo di formule enterali a base di alimenti naturali offre diversi benefici clinici per il bambino con problemi neuromotori che necessità della nutrizione enterale al domicilio (NED). I principali vantaggi risultano essere: migliore tolleranza alla NED, minore manifestazione di sintomi gastro-enterali – quali vomito, distensione addominale, diarrea, stipsi, ecc. -, maggiore biodiversità della flora batterica e, in linea generale, migliore qualità di vita sia del bambino sia dei genitori/caregiver. I genitori sono molto favorevoli ad utilizzare le formule preparate con veri alimenti, ma è raccomandabile una gestione evidence based e, soprattutto, consigliare le miscele industriali con composizione nota, bilanciata in base all’età e allo stato nutrizionale del paziente. Per maggiori dettagli leggi il seguente slide kit.
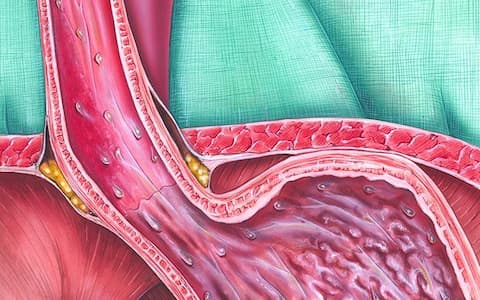
Il reflusso gastroesofageo, condizione frequente nel bambino con danno neurologico, può manifestarsi in modo «classico» ma, più spesso, si presenta in modo atipico con ematemesi o polmoniti ricorrenti. Il 90% dei bambini con danno neurologico soffre di varie problematiche gastrointestinali, con dismotilità GI che è direttamente correlata alla lesione subita. Il correlato ritardo nello svuotamento gastrico è il principale responsabile della malattia da reflusso gastroesofageo (GER), ma sono diversi i fattori ad essa associati. Anche i sintomi del GER possono essere molteplici e alcuni sono atipici, come distonie, anemia, ecc. Oltre alle cause e alle manifestazioni tipiche e atipiche del reflusso gastroesofageo la presentazione del Prof. Claudio Romano, gastroenterologo pediatra dell’Università di Messina, analizza i fattori associati al disturbo spesso presente nel bambino con PCI, accenna alla diagnosi per poi soffermarsi sui trattamenti. A seconda dell’intensità del reflusso si può ricorrere alla terapia nutrizionale compensatoria - modificando la consistenza e il volume del cibo o delle formule enterali. Spesso si ricorre ai farmaci che inibiscono la produzione di acido gastrico, nei casi più gravi si può ricorrere alla chirurgia.

Dall'analisi dei più recenti studi clinici emerge che l’impiego di commercial real food formula rende possibile e sicura una nutrizione enterale a lungo termine nei pazienti pediatrici. La nutrizione enterale a base di veri alimenti frullati homemade, sono sempre stati preferiti dai familiari/caregiver che ritenevano così di continuare a prendersi cura del proprio figlio, garantendogli un'alimentazione naturale e varia. Gli studi clinici hanno evidenziato tuttavia che le homemade formula presentano delle criticità: non forniscono apporti nutrizionali costanti e sufficienti garanzie di sicurezza, soprattutto nei pazienti con quadro clinico complesso (ad es. con disabilità neurologica) che devono essere nutriti, a breve o a lungo termine, per via enterale. Attualmente, le famiglie che desiderano nutrire i propri figli con cibi naturali hanno comunque a disposizione le commercial real food formula che possono essere utilizzate come base della NE garantendo sicurezza di flusso nella sonda enterale e soddisfacendo precisi fabbisogni calorico nutrizionali personalizzati. L’impiego di queste formule può facilitare l’assistenza ai bambini e adolescenti rendendo possibile anche una nutrizione enterale a lungo termine.
Il neonato richiede intubazione fin dalla nascita e nutrizione enterale esclusiva per i primi 2 anni di vita. Di seguito, i delicati step nutrizionali per portare in 26 mesi il bambino ai percentili di crescita adeguati all’età. Il seguente caso clinico presenta una situazione clinica e nutrizionale critica complessa. Il quadro clinico è caratterizzato da microcefalia, ipovisione, ipoacusia neurosensoriale e grave ritardo psico-motorio in esiti di encefalopatia ipossico-ischemica. L’assenza completa, inoltre, del riflesso di deglutizione rilevato nelle prime settimane di vita hanno richiesto l’immediato inserimento del sondino naso-gastrico per poi passare alla nutrizione enterale esclusiva tramite PEG all’età di 10 mesi. Alla prima valutazione nutrizionale presso il nostro ambulatorio a 12 mesi il bambino, nonostante la nutrizione artificiale, presenta uno scarso accrescimento in peso e altezza (inferiore al terzo percentile per età e sesso sulle curve di crescita della popolazione generale) Nel seguente articolo trovi i dettagli su come il nostro team di Specialisti, tramite gli opportuni cambiamenti di formule enterali e delle strategie di somministrazione, abbia stabilizzato i parametri antropometrici per rientrare nella media dei bambini di uguale sesso ed età.

Il ricorso a un approccio multidisciplinare e multidimensionale, tipico delle cure palliative, può unire le diverse visioni del medico e della mamma. Il bambino con problematiche neurologiche presenta alti rischi di malnutrizione, disidratazione, disfagia e problemi respiratori ad essi correlati che sono le principali preoccupazione che il medico deve considerare quando ha in cura questa tipologia di pazienti clinicamente molto complessi. I genitori, d’altro canto, hanno a che fare con molte altre problematiche che, oltre alla salute del figlio, comportano la gestione di aspetti riguardanti il resto della famiglia, le emozioni, la logistica, la comunicazione con i sanitari, la gestione dello stress. La strategia più efficace per gestire al meglio il bambino-paziente è arrivare a unire queste due visioni medico – caregiver, ricorrendo a un approccio condiviso. Un approfondimento nel seguente slide kit.

Il caso di un paziente di 14 anni colpito da paralisi cerebrale infantile, malnutrito e con problemi di crescita. Quale miscela utilizzare? Ragazzo di 14 anni con gravi deficit neurologici si presenta all’ambulatorio di nutrizione clinica con un quadro nutrizionale compromesso e gravi difficoltà ad alimentarsi per os. Da pochi mesi gli è stato posizionato un sondino nasogastrico per integrare la dieta orale con la somministrazione di supplementi nutrizionali e nutrizione enterale continua nelle ore notturne. Cosa prevedono le linee guida in un paziente con paralisi cerebrale malnutrito e con problemi di crescita pondero-staturali? È preferibile utilizzare una miscela normo o ipercalorica? Normo o iperproteica? Che tipo di miscele utilizzeresti per questo paziente? Un approfondimento nel seguente caso clinico a cura del Dott. Norsa, Pediatra gastroenterologo.
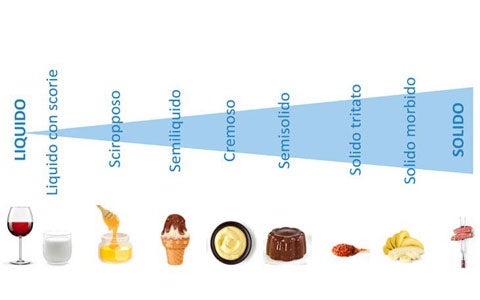
Una schematizzazione utile al paziente e al caregiver per riconoscere e ricreare le consistenze dei cibi, insieme ad alcuni consigli di assistenza all’alimentazione. I cibi sono in genere solidi o liquidi, ma esistono anche molte “gradazioni” intermedie. Quando indichi al tuo paziente la consistenza che devono avere gli alimenti da inserire nella tua dieta, sei sicuro che sappia esattamente cosa intendi e come deve fare ottenerla? Una consistenza inadeguata può compromettere la sicurezza dei pasti, ed è quindi fondamentale non commettere errori per alimentarsi senza ansia e preoccupazioni. Per questo, è necessario che il paziente faccia riferimento a definizioni precise e inequivocabili. Di seguito una schematizzazione indicativa, realizzata dal Dott. Spadola Bisetti (Specialista in Foniatria, Audiologia e Otorinolaringoiatria), che puoi proporre come riferimento pratico al tuo paziente, o a chi lo assiste, per misurare la consistenza dei cibi e ricrearla con semplicità.
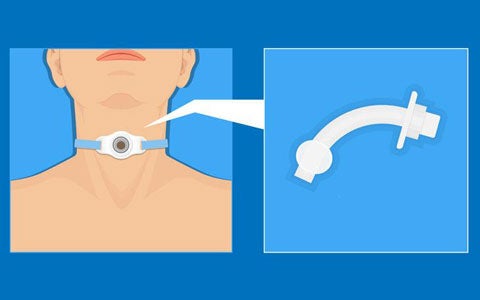
In questo slide kit breve il Dott. Spadola Bisetti spiega le principali indicazioni al posizionamento di una cannula endotracheale, e le relative problematiche connesse alla deglutizione. Disponibile per il download anche lo slide kit completo. Attualmente la tracheo(s)tomia è comunemente utilizzata per rimediare ad ostruzioni delle vie aeree superiori o nei casi in cui è necessaria la ventilazione meccanica prolungata, garantendo la sopravvivenza di un gran numero di pazienti, parte dei quali, tuttavia, rimangono a lungo dipendenti dalla tracheo(s)tomia con connesse problematiche anche deglutitorie. Le principali indicazioni al posizionamento di una cannula endotracheale (CET) comprendono situazioni patologiche in cui si richiede un provvedimento che consenta di migliorare la capacità respiratoria nei casi di grave insufficienza o superare un ostacolo respiratorio a livello delle vie aeree superiori dovuto a tumore, intervento chirurgico, trauma, presenza di corpo estraneo o infezione. Potrebbe essere anche necessario praticare una respirazione assistita per un tempo prolungato, proteggere le vie aeree inferiori in corso di chirurgia laringea, facilitare lo svezzamento dalla ventilazione meccanica prolungata con intubazione e infine consentire una gestione più efficiente delle secrezioni tracheo-bronchiali.

In presenza di disfagia è necessario utilizzare durante il pasto qualche precauzione per evitare il pericolo di aspirazione di alimenti nelle prime vie respiratorie. Nella scheda qualche semplice consiglio da dare al tuo paziente.

La disfagia complica il decorso di numerose malattie, contribuendo, spesso anche in maniera sostanziale, al peggioramento della prognosi. Il riconoscimento precoce della disfagia oro-faringea è essenziale per consentire un approfondimento diagnostico di secondo livello e una serie di interventi volti a ridurre le complicanze derivanti dal disturbo deglutitorio. Quotidianamente all’attenzione del medico di medicina generale (MMG) giungono numerosi pazienti che sono potenzialmente affetti da disturbi disfagici. Molti di questi disturbi hanno insorgenza lenta e progressiva e pertanto i pazienti, o i loro caregiver, riferiscono i sintomi solo quando sono evidenti. È importante che il MMG abbia sempre bene in mente che patologie neurologiche, esiti di eventi vascolari cerebrali, patologie reumatologiche, patologie ORL, esiti di interventi demolitivi e di trattamenti radioterapici nelle neoplasie del capo-collo, l’utilizzo di numerosi farmaci o semplicemente l’età avanzata possono comportare una disfagia di varia entità. Il riconoscimento precoce della disfagia oro-faringea è essenziale per consentire un approfondimento diagnostico di secondo livello e una serie di interventi volti a ridurre le complicanze derivanti dal disturbo deglutitorio.

Alcune slide schematiche con le raccomandazioni riguardanti i principali fabbisogni nutrizionali nella Paralisi Cerebrale Infantile.

La gestione domiciliare di un paziente allettato, disartrico e difficilmente comprensibile è sempre complessa ed è ulteriormente complicata dall’alternanza di diversi caregiver. Il problema gestionale più rilevante del paziente, estremamente fragile e complesso, di questo caso è la tosse cronica, accentuata ai pasti, presente ad accessi anche lontano dai pasti, con breve asfissia. Questo quadro, unito a ripetuti episodi febbrili nel corso dell’ultimo anno, fanno temere la comparsa di complicanze della disfagia. Le problematiche da risolvere nel caso proposto dal Dottor Ubaldi, medico di medicina generale e gastroenterologo, sono molteplici. Approccio multidisciplinare al problema disfagia Prevenzione e gestione delle complicanze della disfagia Gestione delle comorbidità La politerapia farmacologica L’assistenza domiciliare

Alimenti a fini medici speciali che vengono prescritti dallo Specialista in caso di malnutrizione calorico- proteica. Ne esistono formulazioni adatte ai bambini che riescono a nutrirsi per os, ma possono far parte anche della nutrizione enterale. I supplementi nutrizionali orali (ONS) hanno specifiche caratteristiche che li differenziano completamente dagli integratori alimentari. Vengono prescritti soltanto da un medico - secondo Linee guida ministeriali e regole regionali, nei bambini con deficit nutrizionali che seguono una dieta orale che non è sufficiente a coprire i loro fabbisogni di energia e nutrienti. Ne esistono di completi, in forma liquida, cremosa o in polvere - in grado di sostituire completamente un pasto in modo equilibrato -, e di incompleti per integrare la dieta in aggiunta a cibi e bevande. Esistono poi dei moduli per nutrizione enterale da utilizzare per modulare l’apporto energetico e/o proteico fornito dalle formule per sonda. Nel seguente slide kit il Dottor Sergio Amarri, gastroenterologo pediatra, se spiega caratteristiche, indicazioni ed efficacia.
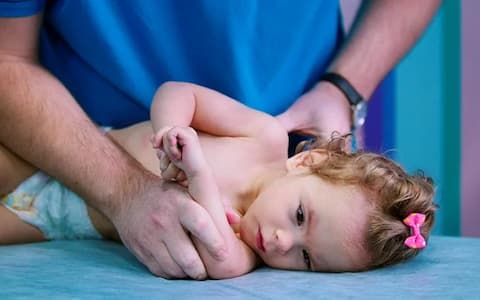
La valutazione della disfagia nei bambini con PCI si divide in una parte clinica e in una strumentale e hanno obiettivi diversi e specifici. Il paziente neurologico in età pediatrica ha caratteristiche tipiche, come i possibili problemi di suzione che uniti a quelli di deglutizione rendono problematica la nutrizione fin dalla nascita. Nel seguente slide kit il Dottor Sergio Amarri, gastroenterologo pediatra dell’AUSL – IRCCS di Reggio Emilia, descrive tramite un caso clinico reale, la «Best Practice» per effettuare la valutazione della disfagia nei pazienti pediatrici in cui si possono distinguere 3 fasi. Le 3 fasi della valutazione della disfagia nei pazienti pediatrici Raccolta anamnestica generale e di alimentazione Valutazione fisica generale e delle strutture oro-facciali Testing alimentare. Il Dott. Amarri spiega inoltre i diversi ruoli svolti in team dal pediatra gatroenterologo e dal logopedista e le differenti valutazioni in base alle fase d’età del paziente.
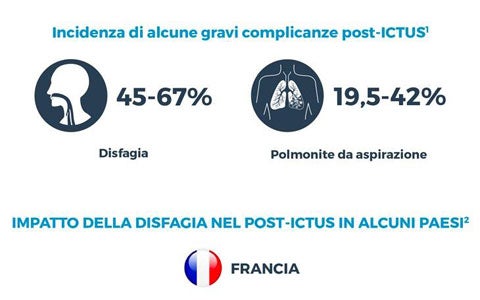
La disfagia orofaringea è una complicanza frequente nei pazienti post-ictus ospedalizzati ed è associata ad un aumento della loro mortalità e comorbilità. In un recentissimo studio franco-svizzero del 2019, attraverso l’analisi di 62.297 casi di ricovero per ictus in ospedali pubblici francesi e di 6.037 casi di ictus presi in carico dalle strutture ospedaliere svizzere, è stato valutato l'impatto della disfagia sulla durata della degenza ospedaliera (LOS) e sui costi complessivi che tale ricovero comporta. La seguente infografica riporta schematicamente i risultati dello studio che fanno capire quanto la disfagia influenzi il recupero e la qualità di vita dei pazienti colpiti da ictus, oltre a comportare elevati costi sanitari.
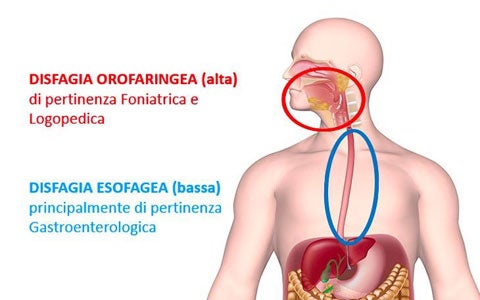
Sono molteplici le cause primarie che possono essere alla base della disfagia. Per questo motivo la disfagia non può essere considerata una vera e propria malattia, ma una condizione clinica secondaria ad altre patologie o fattori che devono essere indagati e identificati precocemente. La prima cosa che va stabilita, quando si valuta un paziente con disturbi della deglutizione, è di quale tipo di disfagia soffra. La maggior parte delle volte è sufficiente un’attenta indagine anamnestica per distinguere se la disfagia è alta (orofaringea) - di pertinenza foniatrica e logopedica -, oppure se coinvolge l’ultima fase della deglutizione. In quest'ultimo caso si parla di disfagia bassa (o esofagea) ed è di pertinenza dello specialista in gastroenterologia. Nella seguente presentazione, troverete dettagli su: Classificazione della disfagia secondo i criteri: eziologico, patogenetico, fisiopatologico e topografico. Cause di disfagia orofaringea distinte in neurologiche, reumatiche, infettive, metaboliche, strutturali, post chirurgiche e iatrogene. Dati epidemiologici in età evolutiva ed adulta.

La disfagia è una condizione clinica in costante aumento e con un elevato impatto sociale, sanitario ed economico. Gli specialisti Carlo Rasetti, Tecla Mastronuzzi ed Enzo Ubaldi sottolineano l’importanza dell’uso su vasta scala di semplici test di screening per evidenziare i casi a rischio, nell’ambito delle cure primarie. In questo articolo, pubblicato sulla rivista della SIMG, si prende in esame l’impatto clinico e sociale della disfagia, analizzano i dati forniti dalla Società Italiana di Medicina Generale e delle Cure Primarie. Vengono, inoltre, definite quali sono le principali patologie che possono causare la disfagia oro-faringea e quella esofagea, e quali i rischi potenziali per la salute del paziente. Gli Autori mettono in evidenza l’alta prevalenza della disfagia nella popolazione anziana, problema che peggiora ancor più le condizioni di salute di soggetti, in genere caratterizzati da elevata comorbidità e conseguente polifarmacia. Questa dato rende ancora più determinante stabilire e condividere un preciso approccio diagnostico, che possa essere facilmente utilizzato in primis dai medici di famiglia, ma anche da internisti, infermieri e altri specialisti a livello ospedaliero, per arrivare a una diagnosi precoce di disfagia in tutti a pazienti over-65 con problemi di deglutizione .

Per i pazienti che hanno problemi di deglutizione il momento del pasto diventa fonte di ansia invece che di piacere, con conseguente aumento del rischio di malnutrizione e disidratazione. In questa presentazione, il Dott. Riso illustra cosa bisogna tenere in considerazione per stabilire un piano alimentare adeguato per un paziente disfagico, quali sono le sue criticità, come affrontarle e risolverle. Il piano alimentare di un soggetto a rischio o con diagnosi di disfagia, deve garantire gli adeguati apporti di nutrizionali, garantendo una deglutizione sicura da rischi di soffocamento e aspirazione. In questo slide kit verranno illustrati: Obiettivi del piano alimentare in caso di disfagia Caratteristiche reologiche degli alimenti Come modificare consistenza, omogeneità e scivolosità Come modificare le caratteristiche organolettiche Alimenti ad alto rischio Livelli IDDSI (consistenza cibi/densità liquidi) Dieta di consistenza modificata: vantaggi e svantaggi Criticità della dieta per disfagici

Una scheda per il tuo paziente con gli alimenti sconsigliati perché ad alto rischio di inalazione.
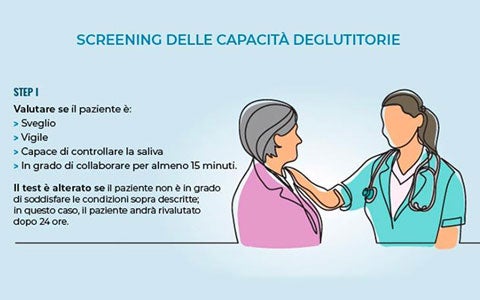
L’individuazione del paziente sospettato di disfagia viene effettuato dal medico curante durante l'esame obiettivo. La diagnosi viene effettuata in base al rilievo di alcuni “campanelli d’allarme” e di particolari sintomi rilevati durante l’esame obiettivo. In caso di dubbi, è comunque consigliabile effettuare un'attenta valutazione delle capacità deglutitorie del paziente, tramite uno screening costituito da 4 fasi principali. STEP I Valutare se il paziente è sveglio e vigile, se riesce a controllare la saliva e di collaborare. STEP II Valutare se il paziente presenta una tosse volontaria o riflessa efficace, riesce a leccarsi le labbra, respira senza difficoltà e ha una voce normale. STEP III Valutazione dell’igiene orale. STEP IV - TEST DEL BOLO D’ACQUA Il test del bolo d’acqua è attuabile anche in ambulatorio o al domicilio del paziente ha la capacità di individuare soggetti a rischio di inalazione, il che lo rende utilizzabile nella valutazione delle disfagie su base neurologica in senso lato.

Il paziente pediatrico neurologico presenta spesso problemi di crescita a causa di disfagia, problemi gastrointestinali e malnutrizione, nei quali il ruolo della nutrizione clinica è cruciale. Il bambino affetto da una neuropatia cronica presenta molteplici disturbi correlati ad alimentazione, digestione e metabolismo per alterazioni a livello dell’apparato gastro-intestinale. Tutte queste problematiche, unite a disfagia, reflusso gastro-esofageo, vomito, ecc. possono portare a malnutrizione e ad un alto rischio di ritardo della crescita. Nelle seguenti slide troverete un approfondimento sulle possibili cause alla base dei disturbi dello sviluppo di bambini ed adolescenti con disabilità neurologiche. I metodi di valutazione e di gestione della malnutrizione e del ritardo della crescita vengono illustrati analizzando il caso clinico di una bambina di 14 anni che presenta disfagia, vomito e reflussi gastro-esofagei frequenti uniti a stipsi in cui è risultato fondamentale il ricorso a cure palliative nutrizionali.

Slide kit interattivo - Dalla letteratura i vantaggi e le applicazioni cliniche della terapia enzimatica sistemica a supporto delle cure oncologiche tradizionali L’oncologia integrata è nata alla fine degli anni Novanta e si caratterizza dall’utilizzo di terapie complementari e integrate insieme alle cure oncologiche convenzionali. I trattamenti a base di enzimi proteolitici e flavonoidi – come pancreatina, papaina, bromelina, tripsina e chimotripsina -, sono oggetto di moltissimi studi preclinici e clinici grazie alla loro azione antinfiammatoria, antiossidante, immunomodulatrice e tumoricida. Questo ha fatto in modo che nel 2007 la SIO (Society for Integrative Oncology) pubblicasse la prima edizione delle linee guida di Oncologia integrata. Tali raccomandazioni sono state poi aggiornate e implementate nel corso degli anni prendendo in considerazione i trattamenti integrativi a supporto di specifici tipi di tumori.

Una dieta antiossidante unita a uno stile di vita attivo e a supplementi - antiinfiammatori, antiedema e anti-ROS -, costituiscono la strategia vincente per contrastare le problematiche a base infiammatoria. Molteplici indagini cliniche hanno dimostrato l’utilità dell’utilizzo di un approccio terapeutico combinato in caso d’infiammazioni traumatiche acute e/o di patologie di natura infiammatoria cronica. Questo tipo di strategia prevede l’utilizzo integrato di una terapia enzimatica sistemica, interventi dietetici antiossidanti e modifiche nello stile di vita (maggiore attività fisica). L’azione congiunta di Bromelina, Tripsina e Rutina – alla base della terapia enzimatica -, esercita un’azione antinfiammatoria, antiedemigena e antiossidante immuno-mediata. Questa riduce la formazione dell’inflammasoma, blocca i meccanismi alla base dei principali processi infiammatori acuti e cronici che possono alimentare la sindrome metabolica e il diabete, oltre a diverse malattie cardiovascolari, neurodegenerative, ecc., comprese certe tipologie di tumori.

Il riconoscimento precoce dei fattori che influiscono sullo stato nutrizionale e l’avvio alla riabilitazione nutrizionale sono fasi cliniche fondamentali. Vediamo a riguardo le principali raccomandazioni delle linee guida. La prevalenza della malnutrizione nel bambino con neurodisabilità è molto elevata (29-46%) e, in particolare nei pazienti con paralisi cerebrale è ancora maggiore, arrivando a manifestarsi anche nel 75% dei casi. Il riconoscimento precoce di carenze energetico-proteiche e l’avvio all’adeguata riabilitazione nutrizionale è quindi cruciale, tenendo conto anche che nella PC sono frequenti problematiche concomitanti quali: disfagia, reflusso gastroesofageo, ritardato svuotamento gastrico, disturbi gastrointestinali, elevato rischio di disidratazione, ecc. Per garantire la crescita e il mantenimento di un buono stato nutrizionale, è necessario quindi ricorrere in diverse situazioni alla nutrizione enterale sia a breve che a lungo termine. Le linee guida ESPGHAN, e i più recenti studi clinici, raccomandano ed evidenziano l’importanza della componente proteica delle formule enterali, identificando nelle sieroproteine di latte (in inglese whey protein), la tipologia di proteine più adatta per questi pazienti clinicamente molto complessi, grazie alla migliore tolleranza e facilità di gestione dei disturbi gastrointestinali.

L’integrazione di enzimi e flavonoidi nella terapia antinfiammatoria e analgesica consente una migliore qualità di vita del paziente con riduzione dei dosaggi dei FANS e degli effetti indesiderati correlati. Il meccanismo d’azione degli antinfiammatori non steroidei (FANS) e dei componenti della terapia enzimatica (TE) sistemica (flavonoidi come la Rutina, uniti a proteasi endogene e vegetali, come tripsina e Bromelina), hanno diversi punti in comune portando ad effetti in parte sovrapponibili. Grazie però, all’effetto sinergico e selettivo delle sostanze contenute nella TE - a diversi livelli delle principali cascate dei mediatori infiammatori (citochine, prostaglandine, leucotrieni, ROS ecc.), del complemento e dei fattori della coagulazione -, l’efficacia antinfiammatoria, antiedemigena e antiossidante della TE non è associata agli effetti collaterali che spesso lamentano i pazienti trattati con i FANS anche di ultima generazione.

Questo flavonoide ha suscitato un grande interesse nei ricercatori per le sue possibili applicazioni terapeutiche in diverse tipologie di tumori. Le sostanze di base che compongono la terapia enzimatica sono enzimi proteolitici e flavonoidi. Tra gli enzimi troviamo bromelina, tripsina e chimotripsina, mentre Quercetina e rutina appartengono alla classe dei flavonoidi. In questo articolo approfondiremo il ruolo e le evidenze cliniche della Quercetina. La ricerca su questo flavonolo, dal forte potere antiossidante, si è particolarmente intensificata negli ultimi anni. Il suo crescente interesse è generato dai possibili effetti benefici ad ampio spettro. In articoli precedenti abbiamo avuto occasione di pubblicare una overview sulla terapia enzimatica e uno slide kit dedicato ai flavonoidi. La Quercetina appartiene alla classe dei flavonoli e la troviamo ampiamente distribuita nel mondo vegetale. Le risorse impiegate nello studio della Quercetina sono giustificate dai suoi possibili impieghi in medicina come antidiabetico, antinfiammatorio, antiossidante, antimicrobico, anticancerogeno, anti-Alzheimer, antiartrosico e cardioprotettore. I numerosi possibili effetti della Quercetina sono per la maggior parte esaminati in vitro o su animali. Gli studi in vivo sull’uomo sono in numero e qualità crescente, anche se mancano ancora studi scientifici su popolazioni numerose. Di seguito, le principali evidenze emerse da studi preclinici e clinici sugli effetti della Quercetina secondo una recente review del 2010 (1. Salehi B, et al. ACS Omega 2020).

Le evidenze scientifiche riportano come la terapia enzimatica possa essere utilizzata in diversi ambiti medico/sanitari, non solo con l’obiettivo curativo ma anche preventivo. Le evidenze scientifiche riportano come la terapia enzimatica possa essere utilizzata, non solo con l’obiettivo curativo ma anche preventivo, in diversi ambiti medico/sanitari: osteoarticolare neurologico oncologico odontoiatrico reumatologico urologico sportivo (dolore cronico, post-operatorio, post traumatico La Terapia Enzimatica trova inoltre il suo impiego nella prevenzione e benessere con formulazioni specifiche. Le formulazioni prevedono l’utilizzo di enzimi proteolitici di origine vegetale e animale (tripsina, chimotripsina, bromelina e papaina), associati a flavonoidi (quercetina e rutina). A causa della diversa specificità delle relazioni e del pH ottimale richiesto dalle idrolasi proteolitiche, lo spettro d'azione della combinazione è più ampio di quello di un singolo enzima. Studi in vitro e in vivo riportano diverse azioni a carico degli enzimi proteolitici e dei flavonoidi (figura) che possono essere ricondotte al profilo di efficacia della terapia enzimatica. Il Dott. Davide Allegri analizza la questione nel seguente slide kit.

Dalla letteratura, risultati positivi in merito a mucosite e radiodermatite da RT utilizzando la TE, con migliore qualità di vita e bassi effetti collaterali. Gremmler L. e coll. hanno condotto una ricerca sistematica degli studi focalizzati a valutare l’utilizzo, l’efficacia e i potenziali effetti collaterali della terapia enzimatica nei pazienti oncologici in trattamento radio-chemioterapico. La review che ne è derivata (Anticancer Research, luglio 2021) include 15 studi in cui circa 3000 pazienti sono stati trattati per os con enzimi proteolitici (come bromelina, papaina o chimotripsina) allo scopo di mitigare gli effetti collaterali delle terapie anti-neoplastiche tradizionali. I pazienti trattati con TE avevano età compresa tra 20 e 75 anni e presentavano tumori, di diversa tipologia e grado di malignità, a livello gastrointestinale, ginecologico, della zona testo-collo o del polmone. La seguente presentazione riporta la sintesi dei risultati in merito a mucosite, disturbi della deglutizione e radiodermite da radioterapia, oltre ai disturbi gastroenterici e urogenitali evidenziati in corso di RT/CT. Nella maggior parte dei casi la terapia enzimatica è ben tollerata, ma sono necessari studi randomizzati controllati rigorosi prima di formulare delle raccomandazioni in merito.

Artralgia e mialgia spesso si manifestano nelle pazienti in terapia anti-ormonale a base di inibitori delle aromatasi. Enzimi e flavonoidi permettono di limitare questi effetti collaterali. La terapia anti-ormonale a base di inibitori dell’aromatasi è indicata per ridurre il rischio di recidive in caso di cancro al seno in cui siano stati evidenziati, tramite biopsia o esame isto-patologico, un numero molto elevato di recettori per gli estrogeni. In caso contrario non viene utilizzata perché non porterebbe ad alcun beneficio per la paziente. Questo tipo di farmaci, che riducono la produzione e il livello di estrogeni, devono essere somministrati solo in donne in menopausa (naturale, farmacologica o chirurgica) e producono effetti collaterali soprattutto a livello articolare e muscolare. Una corretta alimentazione e l’utilizzo di specifici integratori alimentari (nella fattispecie la terapia enzimatica) in abbinamento ad un’adeguata attività fisica hanno dimostrato di aiutare a gestire meglio gli effetti collaterali delle terapia antitumorali. La seguente scheda riporta una sintetica spiegazione rivolta e dedicata al paziente per spiegare l’utilità e gli effetti salutari di questo tipo di trattamento integrativo oncologico.

Dieta controllata, attività fisica programmata e terapia enzimatica a cicli sono utili per controllare gli effetti collaterali degli inibitori dell’aromatasi, utilizzati per ridurre le recidive del cancro della mammella. Nel 50% delle donne affette da cancro della mammella si tratta di una forma sensibile agli estrogeni e la percentuale sale al 75% nel caso il tumore insorga dopo la menopausa. Per ridurre, quindi, il rischio di recidive post-mastectomia è frequente la prescrizione di una terapia anti-ormonale a base di inibitori dell’aromatasi. Questi farmaci risultano molto efficaci, ma sono correlati a una bassa aderenza in quanto provocano diffuse artralgie in molte pazienti. Per ovviare o tenere sotto controllo questi dolori articolari di natura infiammatoria sta dando buoni risultati un approccio terapeutico che combina specifici accorgimenti dietetici e modifiche allo stile di vita uniti alla somministrazione ciclica di enzimi proteolitici e flavonoidi – come Bromelina, Rutina e Tripsina.

Soggetto molto attivo conduce uno stile di vita sano, non fuma e non beve alcolici, presenta forti dolori al ginocchio con limitazioni funzionali ingravescenti. Un ex-atleta agonista di 45 anni si reca dall’ortopedico in seguito a episodi ingravescenti di dolore al ginocchio sinistro. Gli esami strumentali e clinici evidenziano una grave artrosi con importante degenerazione della cartilagine e formazione di geodi - cavità contenenti liquido mucoso che si generano in seguito a riassorbimento del tessuto osseo -. Il paziente conduce uno stile vita sano: dieta equilibrata, consigliato dal nutrizionista, e attività sportiva che ultimamente ha dovuto interrompere in seguito ai forti dolori e a scarsa mobilità del ginocchio. I sintomi sono tali da causargli zoppia, difficoltà a svolgere le usuali attività quotidiane e a dover ricorrere ai farmaci antinfiammatori (FANS), che però usa solo sporadicamente perché li tollera poco. Quali strategie cliniche e nutrizionali adotteresti in questo tipo di paziente? In quali condizioni la terapia enzimatica potrebbe risultare utile come supporto ai FANS e per ridurne l’utilizzo? Un approfondimento della questione nel seguente caso clinico interattivo.
Spiegato il meccanismo con cui agiscono i flavonoidi e gli enzimi proteolitici quando utilizzati per contrastare le reazioni infiammatorie che si verificano in molti eventi acuti e patologie croniche. Nel corso degli anni l’applicazione terapeutica della terapia enzimatica è diventata emergente come cura innovativa in diversi ambiti, in particolare, quando le terapie farmacologiche convenzionali falliscono o manifestano troppi effetti collaterali. Per fare qualche esempio, negli ultimi decenni, diversi enzimi e flavonoidi (ad es. bromelina, papaina, tripsina, rutina, etc.) sono stati studiati e poi utilizzati in clinica per ridurre l’infiammazione e l’edema nei traumi sportivi, il dolore in oncologia, problemi osteoarticolari e in odontoiatria. Lo studio del meccanismo d’azione con cui queste sostanze naturali agiscono ha suscitato l’interesse di molti ricercatori del panorama internazionale, ma è solo con l’ampliamento delle conoscenze del complesso funzionamento del sistema immunitario e della sua stretta correlazione con i processi di natura infiammatoria che si è potuto comprendere come agiscono. Studi in vitro e in vivo hanno evidenziato che gli enzimi proteolitici svolgono un’azione regolatrice sui mediatori dell’immunità naturale e innata modulando la risposta infiammatoria acuta, ma intervengono anche quando è presente un danno tissutale causato dal protrarsi dell’infiammazione, spesso associata a patologie cardiovascolari, osteoarticolari, gastrointestinali e neurodegenerative croniche. Un approfondimento nel seguente slide kit.

Anche se chimicamente non sono classificabili come enzimi, i flavonoidi sono uno dei componenti basilari della terapia enzimatica sistemica grazie alle loro proprietà antiossidanti, antinfiammatorie e non solo. In questo slide kit si illustrano le caratteristiche e le proprietà dei tipi di flavonoidi che affiancano gli enzimi proteolitici all’interno delle terapie enzimatiche orali utilizzate per prevenire e curare gli stati infiammatori e lo stress ossidativo che si scatenano nell’organismo, in seguito a determinate patologie acute e croniche. Studiati da molti decenni, i flavonoidi più frequentemente presenti nella terapia enzimatica sistemica sono dei polifenoli glicosilati presenti in molte piante, fiori, frutti. Le slide seguenti si focalizzano soprattutto su quercitina e rutina in quanto oggetto di recenti studi clinici che ne hanno confermato le molteplici proprietà, tra cui un’azione antinfiammatoria paragonabile agli antinfiammatori non steroidei (FANS).

Questo enzima ha suscitato un grande interesse nel mondo medico, dimostrando molteplici effetti in clinica, sia da solo sia in associazione con altri principi attivi. Per Bromelina si intende un insieme di enzimi proteolitici estratti dalla polpa, e soprattutto dal gambo, dell’ananas. [1] Le evidenze scientifiche riportano come la bromelina, un composto naturale e sicuro, possa trovare largo impiego in campo terapeutico grazie ai suoi numerosi effetti positivi nel trattamento dell’infiammazione, osteoartrosi, cancro, post-intervento chirurgico, traumi e altre applicazioni secondarie. Insieme a tripsina e rutina, la bromelina è uno dei componenti principali della terapia enzimatica. Di seguito, gli aspetti terapeutici e clinici chiave della Bromelina, secondo una recente review. [2] Leggi anche: Studi preclinici sulla Quercetina in ambito oncologico Caratteristiche e proprietà degli enzimi proteolitici

Specifiche sostanze naturali ad elevata azione antiossidante, come bromelina, tripsina e rutina/quercetina, sono risultate coinvolte nei tre principali step della cancerogenesi. Il ruolo integrativo della terapia enzimatica. Il processo della genesi del tumore è un fenomeno complesso dove le alterazioni delle varie vie metaboliche portano ad aberranti segnali cellulari che determinano in seguito le mutazioni. Gli antiossidanti naturali sono coinvolti in tutti e tre i maggiori step della cancerogenesi (iniziazione, promozione e progressione). Le terapie con sostanze multi-target hanno parecchi vantaggi rispetto alle terapie convenzionali che possono dare più tossicità e minori effetti positivi. Le formulazioni della terapia enzimatica prevedono enzimi proteolitici di origine vegetale e animale (biosintetizzati) associati a flavonoidi. Bromelina, papaina, tripsina, chimotripsina, rutina e quercetina sono gli elementi principali di questa terapia. La Terapia Enzimatica in medicina integrata riscuote un interesse crescente tra i clinici: l’assenza di effetti collaterali la rende sicura e integrabile con le terapie convenzionali. Nel seguente slide kit i nostri specialisti approfondiscono la questione.

Il modello interregionale di gestione del paziente con tumore testa-collo o gastro-intestinale con problemi nutrizionali, nasce dal lavoro congiunto di un team multidisciplinare di professionisti (oncologi, radiologi, nutrizionisti, infermieri, ecc.) ma anche di pazienti/caregiver.

Farmaci, radio e chemioterapia, sono solo alcuni dei fattori che possono modificare la percezione del gusto nel paziente oncologico. In questo slide kit, il dietista Filippo Valoriani sottolinea come un adeguato counseling nutrizionale sia utile per la gestione dietetica e per migliorare la qualità della vita del paziente oncologico.
Gli interventi nutrizionali precoci sono fondamentali per contrastare l’aumento dei processi catabolici di origine tumorale. Uno stato di malnutrizione energetico-proteica, da moderato a grave, viene frequentemente riscontrato nel paziente oncologico ed è strettamente correlato alla tipologia, localizzazione e stadiazione del tumore. L’alterazione dello stato nutrizionale provoca un «effetto domino» scatenando una serie di eventi clinici correlati (aumento delle infezioni e di altre complicanze, rallentamento della guarigione delle ferite, aumento della degenza ospedaliera e dei costi sanitari, ecc.) che coinvolgono il sistema immunitario e specifici mediatori cerebrali che hanno come target principali cuore e muscoli scheletrici, esponendo ad alto rischio di cachessia e sfavorendo il recupero del paziente durante le terapie oncologiche e dopo l’eventuale intervento chirurgico. Le seguenti slide riportano dati di prevalenza della malnutrizione nei setting oncologico e chirurgico, con focus sull’Italia, spiegano perché l’alimentazione sia così importante nella cura del paziente oncologico e nel contrastare la cachessia neoplastica e le sue complicanze che incidono sulla qualità di vita del paziente e sulla sua sopravvivenza.

La malnutrizione ha un forte impatto sul paziente oncologico e prevede specifiche strategie nutrizionali in tutto il percorso di cura del paziente. Risk screening, valutazioni diagnostiche e classificazione della gravità della malnutrizione sono step fondamentali da affrontare quando al nostro paziente è stato diagnosticato un tumore allo stomaco. Eventuali alterazioni dello stato nutrizionale hanno un forte impatto negativo sulle condizioni cliniche del paziente. Appena preso in carico, il soggetto con tumore gastrico deve essere gestito da un team multidisciplinare che comprenda oncologo, chirurgo gastroenterologo, nutrizionista, ecc. Tutti gli operatori sanitari dovrebbero essere appositamente istruiti a seguire la filosofia e le strategie ERAS che prevedono interventi nutrizionali durante le fasi pre, peri e post-operatori atti a migliorare il recupero del paziente sottoposto a gastrectomia. Nelle seguenti slide maggiori dettagli su: Strategie d’intervento nutrizionale Easy clinical practice Immunonutrizione peri-gastrectomia Nutrizione enterale o parenterale nel cancro gastrico? Filosofia ERAS
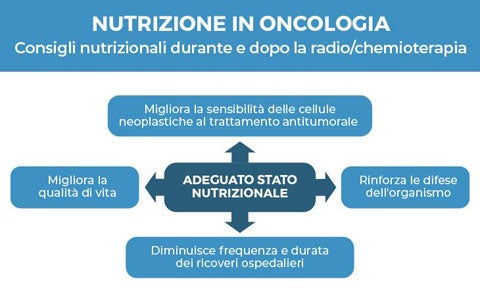
In questa scheda sono raccolti alcuni consigli per il paziente, raccomandate dall’Associazione Priamo, dalla Società Italiana di Psicooncologia (SIPO), dall’Associazione Italiana di Oncologia Medica (AIOM) e dalla Società Italiana di Nutrizione Artificiale e Metabolismo (SINPE).

Una scheda da consegnare al paziente con un approfondimento sui benefici clinici delle sostanze immunonutrienti. L’immunonutrizione consiste nella somministrazione di specifici nutrienti utili a modulare e stimolare il sistema immunitario, offrendo numerosi benefici clinici nell’ambito di specifici interventi di chirurgia maggiore, specialmente in ambito oncologico, con significativi vantaggi in termini di riduzione delle infezioni e delle complicanze postoperatorie. Alcune specifiche sostanze immunutrienti, quali Arginina, Nucleotidi e Acidi Grassi Omega 3, sono inoltre utili in molti processi biologici e aiutano a garantire garantire un adeguato fabbisogno energetico e proteico. La seguente scheda stampabile può risultare utile al tuo paziente, fornendogli chiare e semplici informazioni per saperne di più sull'argomento.
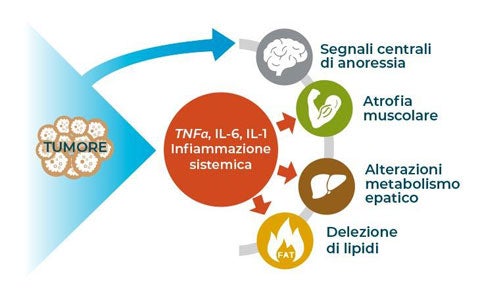
In presenza di un tumore si assiste a inibizione dell’attività anabolica ed aumento del catabolismo muscolare con conseguenti cachessia neoplastica e sarcopenia che richiedono un attento screening. Con il termine cachessia neoplastica s’intende una forma di malnutrizione secondaria ad una patologia che riconosce come principale (ma non esclusivo) trigger eziologico la risposta infiammatoria. In seguito ad infiammazione sistematica conseguente al tumore, si verifica anoressia, deplezione di tessuto muscolare e adiposo ed alterazioni delle funzioni metaboliche del fegato. Nel seguente slide kit il Dott. Valoriani spiega i fattori eziologici che portano a cachessia neoplastica e sarcopenia e la prevalenza di questi problemi in Italia. Fornisce inoltre dettagli sui processi di screening da effettuare periodicamente per diagnosticare la malnutrizione nei pazienti oncologici e i test di screening nutrizionali validati da utilizzare.

Soggetto di 68 anni sottoposto a CT neoadiuvante e immunonutrizione pre-operatoria. Scopri come la terapia nutrizionale influenza gli outcome e la sopravvivenza. A un uomo di 68 anni, iperteso con patologia sistemica di severa entità stabilizzata, viene diagnosticato un adenocarcinoma gastrico localmente avanzato, non metastatico. La discussione del team multidisciplinare porta a decidere per la somministrazione di 4 cicli di chemioterapia neoadiuvante per cercare di ridurre il tumore. Dopo gli esami re-staging si inizia l’immunonutrizione pre-chirurgia di gastrectomia subtotale. L’esame istologico finale una regressione tumorale. Scopri come la terapia nutrizionale può influenzare il microambiente tumorale, gli outcome perioperatori e la sopravvivenza a lungo termine.

Emersi risultati positivi ricorrendo ad adeguati interventi nutrizionali e l’importanza di pre-abilitazione e attività fisica nei pazienti con tumori otorinolaringoiatrici. I dati clinici e di letteratura a favore della nutrizione clinica in oncologia sono molteplici. È noto anche come un cattivo stato nutrizionale e uno stato di sarcopenia influenzino negativamente gli outcome clinici dei pazienti oncologici, soprattutto in trattamento radio(chemio)terapico. Ma restano ancora diverse domande e studi validi (randomizzati) su una popolazione numerosa di pazienti per arrivare a delle conclusioni più precise, in particolare sul piano di attività fisica da raccomandare. Quello che sappiamo è che esiste una relazione stretta tra nutrizione, stile di vita (attività fisica, fumo, consumo di alcolici), risposte immunitarie pro/anti-infiammatorie e outcome oncologici. Sappiamo, inoltre, che l’immunonutrizione con arginina, ribonucleotidi e acidi grassi omega-3, diminuisce le complicanze post-operatorie e le ri-ospedalizzazioni, e modula favorevolmente la risposta immunitaria del paziente. Ma, c’è ancora molto su cui dobbiamo lavorare, scopri di più nelle seguenti slide del Prof. Bossi.

In certi tumori, es. testa-collo, la malnutrizione è frequente già alla diagnosi. Inoltre, la chirurgia e i successivi trattamenti aggravano i problemi nutrizionali e richiedono continue valutazioni. Fino al 50% dei pazienti affetti da neoplasie a livello testa e collo presentano uno stato di malnutrizione già alla diagnosi e il 20% di loro manifesta sintomi di cachessia. Inoltre, è spesso necessario intervenire chirurgicamente e successivamente sottoporre il paziente a radio- e/o chemioterapia. Tutti questi fattori hanno un notevole impatto negativo sull’introito dietetico e sulle capacità nutrizionali, in quanto possono provocare alterazione del gusto, mucosite di grave intensità, associata spesso a disfagia, xerostomia e disgeusia. È stato riscontrato che in questi casi, la valutazione di alcune semplici variabili può rivelarsi un utile fattore predittivo della necessità di nutrizione enterale. Gli effetti dei trattamenti si prolungano anche a distanza di mesi e quindi la valutazione nutrizionale va proseguita a lungo termine.

Non solo somministrazione di una dieta o di consigli nutrizionali, ma supporto caratterizzato da una relazione collaborativa fra dietista e paziente. Fare counseling nutrizionale in oncologia non significa soltanto consegnare nelle mani del paziente una dieta o delle indicazioni nutrizionali, con regole da seguire, elenchi con grammi di alimenti e/o liste con cibi “giusti” e “sbagliati”. Si tratta piuttosto di un percorso complesso composto di varie fasi; un processo di supporto caratterizzato da una relazione collaborativa fra dietista e paziente, per definire priorità, obiettivi terapeutici, ed individuare strategie di azione che riconoscano e promuovano la responsabilità per la cura di sé nel trattamento di una patologia esistente o nella promozione della salute. Diversamente dalla somministrazione di indicazioni nutrizionali o dell’alimentazione ab libitum, il counseling nutrizionale individualizzato è efficace nell’incrementare l’apporto proteico-energetico giornaliero, il peso corporeo e la qualità di vita. In particolare nei pazienti con neoplasie del distretto testa-collo sottoposti a RTE o RTE+CT che ricevono il counseling nutrizionale, l’uso dei supplementi nutrizionali orali ottimizza il mantenimento del peso corporeo, incrementa l’apporto calorico-proteico, migliora la qualità di vita e si associa ad una migliore tolleranza del trattamento oncologico. Nel seguente slide kit il Dott. Valoriani, dietista, approfondisce la questione, con ambiti di applicazione e specificità, analizzando anche le conferme della letteratura scientifica.
In base al trattamento previsto, sono diversi gli effetti collaterali che hanno un impatto sulla nutrizione. In questo slide kit il Dott. Sergio Riso, Specialista in Scienza dell’Alimentazione - Azienda Ospedaliero-Universitaria “Maggiore della Carità” di Novara, analizza gli effetti collaterali a impatto nutrizionale di interventi chirurgici, radioterapia e chemioterapia nei pazienti con tumore della regione testa-collo. Prevenire o trattare la malnutrizione con interventi nutrizionali personalizzati è fondamentale in questi casi per garantire una miglior qualità della vita al paziente, una maggiore funzionalità fisica e in definitiva una migliore risposta ai trattamenti stessi. Per queste ragioni un dietista dovrebbe far parte di un team multidisciplinare, e i pazienti dovrebbero essere sottoposti a screening nutrizionale alla diagnosi e monitorati per tutto il periodo di trattamento. Nella seguente presentazione il Dott. Riso approfondisce i diversi approcci alla nutrizione enterale in questi pazienti. Leggi di seguito la presentazione completa.

Scopri le raccomandazioni cliniche e prospettive future derivanti dagli studi clinici condotti su pazienti pre e post-chirurgia, o durante i trattamenti radio(chemio)terapici.

Il Dott. Valoriani – dietista, e la Dott.ssa D’Angelo - radioterapista, approfondiscono l’importanza dei percorsi integrati terapeutico-assistenziali in oncologia, che contemplino anche la nutrizione clinica. In merito alla gestione clinica dei pazienti oncologici, numerose pubblicazioni raccomandano di definire e strutturare percorsi integrati terapeutico-assistenziali che contemplino anche la nutrizione clinica. La realizzazione di tali percorsi deve essere declinata ed adattata alle diverse realtà locali ma deve anche rispondere a specifici requisiti e caratteristiche al fine di garantire adeguati standard di efficacia ed efficienza. La complessità di gestione della malattia oncologica impone un approccio di tipo multimodale e multidisciplinare che preveda il coinvolgimento di professionisti sanitari differenti. Prevedere una gestione delle diverse problematiche espresse dai pazienti oncologici permette di ottimizzare la fitness alle terapie e all’outcome clinico. Un modello organizzativo di tipo multimodale rappresenta la soluzione organizzativa più indicata al contesto clinico dell’oncologia medica. Nel seguente slide kit la Dott.ssa Elisa D’angelo – Radioterapista, e il Dott. Filippo Valoriani – Dietista, spiegano nel dettaglio i vantaggi di un modello organizzativo multimodale, soffermandosi a illustrare l’apporto dei diversi professionisti coinvolti, con particolare attenzione alla messa in atto di procedure rivolte all’integrazione della nutrizione clinica in oncologia.

Diversi studi dimostrano che le sieroproteine (o whey protein) sono efficaci nel migliorare lo stato nutrizionale dei pazienti che seguono terapie antineoplastiche. Definita come perdita di più del 10% del peso corporeo in 6 mesi, la malnutrizione è una sindrome frequentemente riscontrata nei pazienti con cancro in stadio avanzato con impatto negativo sulla prognosi. È, infatti, associata a diminuzione della capacità fisica, ridotta tolleranza ai trattamenti e ridotta sopravvivenza. La perdita di peso involontaria è il primo criterio diagnostico della malnutrizione, per la diagnosi invece di cachessia e per la valutazione del suo grado di severità è necessario includere altri criteri, quali la presenza di perdita di massa muscolare, anoressia e infiammazione. Il precoce intervento nutrizionale con l’assunzione di prodotti ad alto contenuto calorico-proteico comporta un miglioramento del profilo nutrizionale, della qualità di vita e della tolleranza ai trattamenti. Nel seguente slide kit il Dott. P. Bossi, oncologo, focalizza l’attenzione sull’utilizzo delle proteine solubili del latte vaccino e sulle loro molteplici funzioni bioattive.

Focus sull’importanza del team multidisciplinare nell’affrontare le alterazioni dello stato nutrizionale in oncologia. Le alterazioni dello stato nutrizionale sono altamente prevalenti nei malati oncologici e la malnutrizione per difetto è considerata “malattia nella malattia”. La scarsa attenzione per lo stato nutrizionale in corso di terapie oncologiche determina gravi conseguenze sulla qualità della vita dei pazienti e sulla loro capacità di aderire ai diversi trattamenti proposti, con una conseguente peggior prognosi. La programmazione e l’organizzazione dei servizi è fondamentale per garantire un “percorso nutrizionale del paziente oncologico”, anche attraverso protocolli di collaborazione con i pediatri di libera scelta, con i medici di medicina generale e attraverso i contatti con gli specialisti del settore. Questo per assicurare una continuità assistenziale basata su modelli organizzativi che integrino le attività a livello ospedaliero, ambulatoriale e domiciliare. Per far fronte alle problematiche relative allo stato nutrizionale del paziente oncologico è necessario che siano acquisite competenze trasversali nell’ambito delle professioni che, a diverso titolo, dovranno occuparsi di pazienti affetti da neoplasia. Nel seguente slide kit si approfondisce quanto sia fondamentale un adeguato intervento nutrizionale, integrato in una presa in carico multidimensionale del paziente all’interno di una rete territoriale per la nutrizione clinica.

Nutrition Care - Accorgimenti nutrizionali per il paziente oncologico è un opusculo realizzato da Nestlè Health Science, da consultare o scaricare, con alcune informazioni sui trattamenti antineoplastici e molti consigli di alimentazione, utili per il paziente o i caregiver.

Effetti collaterali, come la mucosite, derivanti da specifici trattamenti oncologici, incidono sullo stato nutrizionale del paziente. Il Prof. P. Bossi, spiega perché in questi casi è importante considerare, tra i diversi fattori, anche la valutazione soggettiva del paziente.
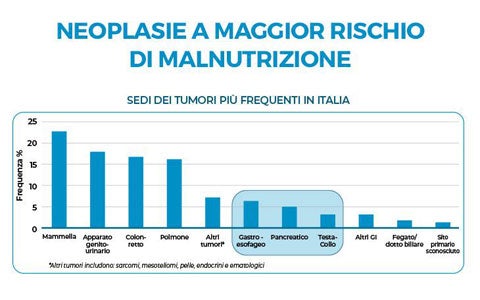
Infografica per approfondire schematicamente quali sono i tumori che più frequentemente portano a malnutrizione dei pazienti. Da uno studio prospettico e osservazionale condotto presso 22 centri italiani di oncologia medica, su 1.952 pazienti neoplastici con età media di 62,7 anni, è emerso che il 51% presentava uno stato nutrizionale deficitario. Sono in particolare i tumori a carico del tratto gastrointestinale (stomaco, pancreas, colon-retto) e del distretto testa-collo, tra i più frequenti in Italia, a determinare il maggior rischio di malnutrizione energetico-calorica. Sulla base di dati AIOM - Associazione Italiana di Oncologia Medica, nella seguente infografica approfondiamo schematicamente la questione, evidenziando anche quali sono i principali fattori di rischio per queste neoplasie.

La chemio-radioterapia per i tumori testa collo ha la mucosite come effetto collaterale più frequente. In questo recentissimo trial clinico multicentrico si valuta il ruolo dell’immunomodulante con l-arginina, omega 3 e acidi ribonucleici.

Solo il 30-40% dei pazienti oncologici che ne avrebbero bisogno, ricevono un adeguato supporto nutrizionale. In questo slide kit, il Dott. Bossi spiega nel dettaglio il protocollo più efficace di somministrazione dei supplementi nutrizionali orali (ONS). La malnutrizione legata a cancro (CRM) interessa a seconda degli studi il 50-80% dei pazienti e nel 40% dei casi è la principale causa di mortalità. Solo il 30-40% dei pazienti che ne necessiterebbero hanno un adeguato supporto nutrizionale La CRM è un fattore prognostico negativo (incrementa la morbidità e la mortalità). I supplementi nutrizionali orali (ONS) vanno forniti a pazienti ad alto rischio di malnutrizione, basandosi sul «Malnutrition Universal Screening Tool (MUST). Per essere efficaci gli ONS andrebbero somministrati almeno due volte al giorno. Una volta iniziato il trattamento con ONS spesso sono difficili da interrompere. Partendo da questo background, il Prof Bossi spiega come ottimizzare l’introito alimentare per via orale dei pazienti oncologici attraverso un efficace protocollo di somministrazione dei supplementi nutrizionali orali (ONS).

Dai numerosi dati in letteratura emerge l’importanza di valutare la massa muscolare del paziente pre-chirurgia di asportazione di un tumore solido per aumentare la sopravvivenza e gli esiti post-intervento. Negli ultimi 10 anni, l’attenzione della comunità scientifica si è concentrata sull’esplorazione dei rapporti che intercorrono tra stato nutrizionale e outcome clinico in numerosi di contesti di trattamento oncologico. In particolare, sono numerose e di elevata qualità le pubblicazioni che hanno documentato l’impatto clinico della sarcopenia nel trattamento di diverse neoplasie solide. È stato, infatti, frequentemente evidenziato che il depauperamento del patrimonio muscolare è associato a una ridotta tolleranza ai trattamenti oncologici, oltre ad aumentata tossicità e rischio di complicanze chirurgiche. Emerge quindi che la valutazione della massa muscolare e dei parametri funzionali, dovrebbe essere considerata parte integrante della pratica clinica del team multidisciplinare oncologico. Il presente elaborato passa in rassegna le evidenze più recenti che hanno cercato di analizzare il ruolo della sarcopenia nei principali setting di cura oncologici.

Evidenziata in letteratura l’elevata prevalenza di sarcopenia nei pazienti, fin dal momento della diagnosi. La prevalenza della malnutrizione è molto elevata nei pazienti con neoplasie dell’apparato respiratorio fin dal momento della diagnosi polmonare. Inoltre, in più del 30% dei pazienti affetti da neoplasia polmonare, trattati con radiochemioterapia, si registra un significativo calo ponderale soprattutto se lo stadio del tumore è elevato e non sono stati previsti interventi nutrizionali precoci e intensivi. Tutte queste problematiche, uniti alle frequenti complicanze delle terapie antineoplastiche (esofagiti, mucositi, ecc.) rendono essenziale il ricorso a un immediato e costante controllo dello stato nutrizionale del paziente. I dati della letteratura, presentati nelle seguenti slide, indicano come la malnutrizione e la sarcopenia condizionano negativamente la tolleranza ai trattamenti oncologici e l’outcome clinico in diversi setting di cura oncologica delle neoplasie polmonari. Sono quindi raccomandati: la valutazione del rischio nutrizionale, il counseling nutrizionale, come trattamento in «add on» la supplementazione calorico-proteica orale e, in caso di apporto orale inferiore al 50-60% dei fabbisogni stimati, si configura l’indicazione alla nutrizione artificiale. Un approfondimento nel seguente slide kit.
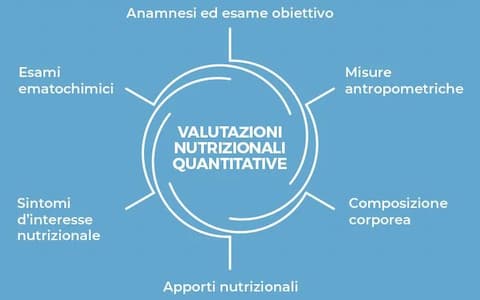
Le principali raccomandazioni delle linee guida ESPEN 2017 sulla nutrizione in oncologia. Sui pazienti risultati positivi ai primi screening nutrizionali, le linee guida ESPEN pubblicate nel 2017 sulla nutrizione in oncologia, raccomandano delle approfondite indagini quali-quantitative specialistiche, in modo da diagnosticare l’effettiva presenza di malnutrizione e individuarne il grado di severità. Nella seguente scheda per la pratica clinica puoi trovare un dettaglio dei 6 punti fondamentali da tenere presente nella valutazione nutrizionale quantitativa dei tuoi pazienti.
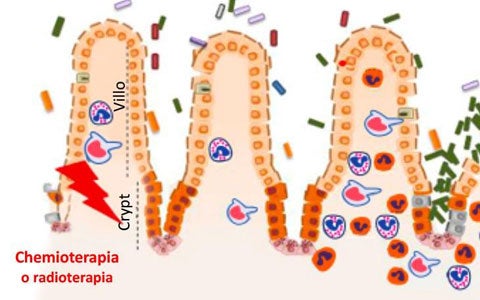
Nei pazienti sottoposti a radioterapia del distretto testa e collo, l’incidenza di mucositi è elevatissima, seppur con grado variabile. Alcuni accorgimenti nutrizionali e trattamenti preventivi possono attenuare i disturbi. La mucosite nei pazienti trattati sul distretto testa e collo con trattamento radioterapico +/- chemioterapico è superiore all’80%, con valori massimi nei pazienti sottoposti a radioterapia. L’esposizione dei tessuti delle mucose alla radio-chemioterapia determinano il rilascio di citochine infiammatorie che agiscono su vari pattern ed esponendo a rischio vari organi. È quindi importante per il radioterapista oncologo contornare la mucosa orale e le altre strutture a rischio, in modo da poter ridurre la dose di trattamento antineoplastico in tali organi al minimo possibile, senza alterare la copertura del target e riducendo gli effetti collaterali. Il nutrizionista/dietista potrà poi suggerire al paziente alcuni accorgimenti preventivi o trattamenti nutrizionali per consentire di ridurre i disturbi ed alimentarsi adeguatamente.

Nutrizionista e radioterapista in stretta collaborazione per prevenire e gestire le complicanze che portano a malnutrizione in una paziente con carcinoma tonsillare candidata a radioterapia. La paziente, una donna anziana fragile con carcinoma squamocellulare della tonsilla palatina destra, viene candidata a un ciclo di 30 sedute di radioterapia con intento radicale di cura. Visto che la letteratura riporta dati controversi su quando iniziare le prime valutazioni nutrizionali per prevenire la malnutrizione e altre possibili complicazioni, viene adottata un modalità di gestione personalizzata e congiunta tra nutrizionista e radioterapista. Il radioterapista, infatti, è lo specialista che vede e controlla quotidianamente il paziente e può, quindi, individuare precocemente i segnali che meritano una valutazione nutrizionale. Conosce, inoltre, gli effetti diretti della patologia testa e collo e gli effetti collaterali propri del trattamento che possono impattare sullo stato nutrizionale della paziente: può quindi procedere con terapia adeguata, mirata alla prevenzione delle complicanze che portano a malnutrizione. Questo, durante tutto il percorso di cura della paziente, compreso il follow up. La Dottoressa D'Angelo affronta la questione nel seguente Caso Clinico.
Il paziente sottoposto a radioterapia per un tumore addominale deve seguire determinate diete e accorgimenti nutrizionali per ridurre gli effetti collaterali a breve e lungo termine. Vediamo quali. Sono numerosi i meccanismi che giocano un ruolo sinergico nell’eziopatogenesi della tossicità gastrointestinale (GI) indotta dalla radioterapia, sia per i sintomi enterici acuti, sia per quelli tardivi. Fra le diverse opportunità di trattamento valutate, la nutrizione è stata da sempre oggetto di ricerca in questo particolare contesto clinico. Ad esempio, anche se la tipologia e il meccanismo d’azione della fibra alimentare richiedono ulteriori studi per essere completamente definiti, è stato dimostrato che un approccio individualizzato, teso alla modulazione dell’apporto di fibra rispetto a un’assunzione ab libitum, può avere un impatto positivo sulla tossicità gastrointestinale. Sono, inoltre, numerose le evidenze che supportano il ruolo profilattico dei probiotici contenenti Lactobaccillus spp. in termini di riduzione dell’incidenza e della severità dei sintomi gastrointestinali (diarrea, in particolare) durante la radioterapia a livello pelvico.

Approfondisci nelle slide del Prof. Paolo Bossi, oncologo di Brescia, come l’immunonutrizione sia un elemento chiave nelle terapie oncologiche grazie al suo effetto modulante sul microambiente tumorale.

In questo caso clinico del dietista Filippo Valoriani si evidenzia l’importanza di una valutazione nutrizionale precoce del paziente oncologico al fine di prevenire o trattare la malnutrizione. Il paziente, un uomo di 57 anni con carcinoma esofageo squamocellulare ben differenziato, documentandosi in rete ha applicato una lunga serie di restrizioni dietetiche nella convinzione di “ostacolare” l’accrescimento della malattia oncologica. A seguito di una prima valutazione nutrizionale alla diagnosi (non ne ha mai effettuate prima), presenta una malnutrizione di entità severa. Si esegue perciò counseling nutrizionale finalizzato ad attivare una dieta a consistenza modificata e a fornire corrette indicazioni comportamentali, spiegando obiettivi e ruolo del supporto nutrizionale. In seguito all’indicazione terapeutica e durante il trattamento di chemioterapia e radioterapia si eseguono successive valutazioni e relativi interventi nutrizionali. Da questo percorso si comprende come nei pazienti oncologici malnutriti o a rischio di malnutrizione, il counseling nutrizionale rappresenti la prima opzione terapeutica da considerare. La supplementazione nutrizionale orale rappresenta una soluzione terapeutica in “add on” al counseling nutrizionale qualora il soggetto, attraverso l’alimentazione, assuma almeno il 50-60% dei fabbisogni nutrizionali stimati. Al di sotto di questa percentuale la nutrizione artificiale enterale (integrativa o totale) costituisce la formula terapeutica di prima scelta e più appropriata. La terapia nutrizionale deve in ogni caso essere monitorata con regolarità durante l’iter di cure oncologiche al fine di valutarne tolleranza ed efficacia. Di seguito la presentazione completa del Caso Clinico.

Le principali raccomandazioni nutrizionali secondo il Protocolo ERAS per la gestione del paziente oncologico prima e dopo la chirurgia maggiore. In caso di chirurgia elettiva, soprattutto a livello gastrointestinale, limitare lo stress correlato all’intervento può ridurre al minimo il catabolismo dei nutrienti e sostenere l'anabolismo, soprattutto delle proteine, consentendo un recupero migliore e più veloce. I protocolli Enhanced Recovery After Surgery (ERAS) rappresentano lo standard per la gestione perioperatoria del paziente oncologico. Qui di seguito una scheda per la pratica clinica con gli aspetti metabolici chiave da considerare e alcune utili raccomandazioni nutrizionali.

Position paper sulla review e meta-analisi di studi controllati e randomizzati pubblicata nel 2020 in Clinical Nutrition ESPEN. Nonostante siano stati fatti molti progressi in campo preventivo-diagnostico, chirurgico e terapeutico, il tumore gastrico è ancora oggi una neoplasia molto diffusa e con un’elevata mortalità. L’incidenza di malnutrizione è piuttosto elevata nei pazienti con questo tipo di tumore ed è causa di maggiori complicanze post-operatorie e minore sopravvivenza globale. Fondamentale resta, quindi, l’individuazione precoce dei pazienti malnutriti o a rischio malnutrizione per pianificare tempestivamente la più efficace terapia nutrizionale. Dall’analisi della recente review e meta-analisi di Rinninella e coll. sono risultate molto promettenti la supplementazione nutrizionale orale e l’immunonutrizione enterale, anche se sarà necessario condurre ulteriori grandi studi controllati e randomizzati per ottimizzare le strategie nutrizionale da adottare. Un approfondimento nel seguente slide kit del Prof. Paolo Bossi.

La Nutrizione Artificiale sia per via enterale (NE) che parenterale (NP) è una pratica di riconosciuta efficacia e sicurezza nel migliorare l’ outcome dei pazienti critici ed è bagaglio acquisito in tutte le Terapie Intensive e parte del dovuto skill di ogni medico intensivologo. Il corpo dottrinale che ne è alla base è vasto, sviluppato in vari decenni di ricerca ed esperienza clinica e si inserisce a pieno titolo nel progetto e nel percorso di cura intensiva di quasi tutte le tipologie di malattie critiche in fase acuta, quindi di ottenuta stabilità e al miglioramento clinico di recupero, estendendosi doverosamente al periodo di recupero/convalescenza che per certi pazienti segue al ricovero in Terapia intensiva. Le motivazioni “terapeutiche” e “farmacologiche” del supporto nutrizionale, che meglio dovremmo definire come supporto metabolico-nutrizionale, ha delle fini ragioni e dei meccanismi offerti dai nutrienti, opportunamente apportati, che si inseriscono in molteplici processi biologici, biochimici e soprattutto fisiopatologici e che agiscono come promotori del controllo del sovvertimento metabolico post-aggressivo la cui più “visibile” conseguenza è la perdita di massa corporea, il calo ponderale, operando nel minimizzare, impedire, ovvero restaurare (nei tempi opportuni), la condizione di malnutrizione foriera di complicanze e fragilità. Nonostante la disponibilità di aggiornate linee guida e di altri strumenti EBM traslabili nella pratica clinica è opinione diffusa, e spesso esperienza di tutti noi, che molte barriere locali limitano quella che si dice la implementazione delle migliori pratiche e il supporto nutrizionale, ancorché erogato, diviene monotono, impersonale ed abitudinario. Si può fare meglio. Come tutte le terapie, quelle “complicate”, anche questa si basa per il proprio successo sul lavoro di un team multiprofessionale, richiede unicità di pensiero e di azione, necessita di programmazione e quindi di controllo. In una parola, dietro la sacca o la miscela con cui curiamo il paziente è bene che ci sia un management condiviso, accettato ed adattato alla realtà locale, alla vita lavorativa di tutti i giorni. Peraltro senza trascurare i riferimento solidi e accettati riportati dalle linee guida e da ogni altro strumento conoscitivo di valore, che creano l’ “eccellente” supporto metabolico-nutrizionale. Con un gruppo di Rianimatori italiani, riconosciuti Esperti in questo settore, quotidianamente impegnati sul campo e dediti alla formazione e all’ aggiornamento, abbiamo pensato di produrre una Flowchart gestionale che guidi passo-passo i clinici, giovani o curiosi o desiderosi di migliorarsi, nella progettazione e conduzione della Nutrizione Artificiale e all’ organizzazione finalizzata del proprio team-work intensivologico. Questa è il frutto di un lavoro indipendente, autonomo, libero, dei partecipanti all’ Advisory Board, che ho avuto il piacere e l’onore di guidare. In essa, se avrete la bontà di leggerla e utilizzarla, troverete un percorso logico scandito dalla pianificazione e dallo sviluppo del processo di cura metabolico-nutrizionale, guidato e basato sui validati riferimenti conoscitivi e sulle raccomandazioni attuali, fusi alla esperienza degli Autori. Oltre alle fasi cliniche che si devono sequenzialmente affrontare troverete strumenti di riferimento prontamente utilizzabili: come inquadrare il paziente, come fare ad avere una sufficiente idea del suo stato di nutrizione e metabolico, dei fabbisogni nutrizionali appropriati e come definire gli apporti, le categorie di pazienti che meritano particolare attenzione e come comportarsi, come definire e rilevare la intolleranza gastro-intestinale e metabolica, sulla scelta della via e di come procedere, di come monitorarne l’adeguatezza, l’efficacia e la sicurezza, di come dare informazioni al trasferimento e di come, se opportuno, uscire e sospendere la NA. Troverete anche i nostri spunti, che riteniamo e speriamo utili, per costruire le procedure locali, che devono coinvolgere, affiatare il team e unificare i comportamenti. Ci scusiamo anticipatamente se vi sentirete “condotti per mano” ma, come disse un grande scienziato con la logica si fa un percorso sicuro e con la fantasia si esplora il nuovo. Il nostro intento con Voi è stato solo quello di darci una mano, di supportarci per fare della nutrizione artificiale sempre più una pratica terapeutica offerta a tutti i pazienti che ne hanno bisogno con pari diffusione e risultati benefici. Marco Zanello* e i Componenti dell’ Advisory Board *Professore dell’ Università di Bologna già Direttore UOC di Anestesia e Rianimazione IRCCS Istituto delle Scienze Neurologiche Ospedale Bellaria - Bologna

Il sistema di supporto alla decisione clinica attraverso la registrazione medica elettronica migliora lo screening della disfagia e la qualità dell’assistenza. La disfagia, nella Classificazione Internazionale delle Malattie (ICD), viene inclusa nei «sintomi e segni digestivi», anche se dal punto di vista clinico viene classificata nella forma orofaringea e in quella esofagea, sulla base della localizzazione dell’alterata deglutizione. Nella cartella clinica informatizzata è comunque possibile definire meglio il problema aggiungendo un testo più esplicativo sulla diagnosi clinica nel paziente che si sta registrando. Nel seguente slide kit il Dottor Enzo Ubaldi, specialista in Medicina Generale, gastroenterologia e Scienza dell’alimentazione, descrive gli strumenti e le modalità per la corretta registrazione elettronica della disfagia, dei risultati dei test di screening periodici delle sue complicanze (ad es. la malnutrizione), su come richiedere una visita nutrizionistica di controllo o di altri accertamenti. Infine, descrive i limiti dei data base amministrativi e dei registri clinici.
Il carcinoma a cellule squamose rappresenta il 90% delle neoplasie del distretto testa-collo. Questi e i tumori a livello gastro-intestinale hanno diversa eziopatogenesi, trattamento e prognosi. Il carcinoma a cellule squamose rappresenta il 90% delle neoplasie del distretto otorinolaringoiatrico, che comprende principalmente la cavità orale e le labbra, l’orofaringe, l’ipofaringe e la laringe. La patogenesi di questi tumori è multifattoriale: il fumo e l’abuso cronico di alcol sembrano essere i maggiori responsabili, ma possono esserne responsabili anche infezioni virali, malattie professionali e altri fattori di rischio. Il papillomavirus è, in particolare, un fattore prognostico di questo tipo di carcinomi. Oltre a fornirci dettagli sull’incidenza e l’eziologia dei tumori del distretto testa-collo la presentazione del Dott. Bossi, professore di oncologia medica dell’Università di Brescia, esamina i fattori di rischio dei tumori di esofago stomaco e colon-retto.

Nel seguente slide kit il Dott. Valoriani approfondisce aspetti metodologici, strumenti e nuovi criteri diagnostici della valutazione nutrizionale in Oncologia. I pazienti positivi allo screening devono eseguire una valutazione specialistica, appropriata ed approfondita dello stato nutrizionale con l’obiettivo di diagnosticare l’effettiva presenza di malnutrizione e individuarne il grado di severità.

I deficit nutrizionali hanno un impatto diretto sull’aumento dei costi assistenziali e sulla gestione delle risorse impiegate. Una corretta terapia nutrizionale può aiutare nell'ottimizzazione. I pazienti italiani con neoplasie hanno un’elevata prevalenza di problemi nutrizionali, già alla prima visita oncologica. Nel corso delle terapie oncologiche, la malnutrizione può avere gravi conseguenze sulla qualità di vita dei pazienti e sulla loro capacità di aderire ai diversi trattamenti, con peggioramento della prognosi e un utilizzo sub-ottimale delle risorse a disposizione. I deficit nutrizionali hanno un impatto diretto sull’aumento dei costi assistenziali e sulla gestione non ottimale delle risorse impiegate. Analizzando recenti studi di farmacoeconomia, la seguente infografica evidenzia che una corretta terapia nutrizionale nel contesto di un counseling nutrizionale appropriato, può portare benefici non solo sulla qualità di vita dei pazienti, ma anche sull’ottimizzazione dei costi sanitari sostenuti.
Epidemiologia, presentazione clinica, dati di letteratura, prevenzione e trattamento. La riduzione dell’apporto nutrizionale è un evento comune nel paziente neoplastico, manifestandosi nel 15-40% dei pazienti oncologici e nell’ 80% di quelli affetti da neoplasia in stadio avanzato. L’incidenza della malnutrizione dipende dalla sede del tumore primitivo, arrivando a percentuali del 70-80% per i pazienti affetti da neoplasie del distretto cervico-cefalico. Per i pazienti oncologici che richiedono un trattamento combinato radio-chemioterapico, ai problemi nutrizionali derivanti dalla neoplasia, si aggiungono quelli secondari alla terapia e derivanti dagli effetti collaterali del trattamento, comprendenti: mucosite, alterazioni del gusto, della masticazione, della deglutizione, nausea e vomito, anoressia. Il riconoscimento precoce di queste problematiche e l’implementazione di programmi di supporto nutrizionale precoci, è fondamentale per garantire la compliance dei pazienti al trattamento e l’intensità adeguata del pacchetto terapeutico. Guarda di seguito la videopresentazione del Prof. Franco, oppure scarica lo slide kit.

Approccio multidisciplinare e costante valutazione nutrizionale possono migliorare la tollerabilità dei trattamenti di radio e chemioterapia. Il seguente caso clinico, presentato dalla Dott.ssa Elisa D’Angelo, Specialista in Radioterapia, coinvolge una paziente anziana, con nota e cronica abitudine etilica e tabagica, resa particolarmente vulnerabile dalla sede di malattia e dalla plurirecidività. La paziente, in trattamento radio chemioterapico, è stata trattata con un approccio multidisciplinare che le ha garantito una costante valutazione dello status nutrizionale, e un inatteso impatto positivo sulla tolleranza alle terapie. Il sostentamento nutrizionale ha in pratica permesso di gestire le complicanze ai trattamenti, anche in relazione al domicilio, riducendo al minimo la necessità di ospedalizzazione.
Quali sono le cause della disfagia nelle unità di terapia intensiva? Il Dott. Riso spiega le possibili complicanze e le strategie nutrizionali da adottare. I pazienti post-ICU presentano frequentemente una diminuzione dell’assunzione di cibo e calo ponderale fino a 3 mesi dalla dimissione. Tra le cause di riduzione dell’intake si riconoscono in particolare la presenza di disfagia e la debolezza muscolare da malnutrizione. Per questo è fondamentale un precoce riconoscimento del paziente disfagico/malnutrito ed una presa in carico da parte di personale specialistico. Nel seguente slide kit il Dott. Sergio Riso, Specialista in Scienza dell’Alimentazione e dietetica, illustra le diverse cause all’origine della disfagia nell’unità di terapia intensiva, l’incidenza del problema post-estubazione, le sue possibili complicanze e le strategie nutrizionali da adottare, con una dieta di consistenza modificata, e adeguata supplementazione proteica/calorica.
